후두전적출술 환자에서 후각 재활
Olfactory Rehabilitation in Total Laryngectomy Patients
Article information
Trans Abstract
Patients who undergo total laryngectomy often experience difficulties with their voice, olfaction, and taste due to the lack of airflow through nasal and oral cavities. While voice rehabilitation is more commonly performed, olfactory rehabilitation has gained importance in recent times with the use of various techniques. Previous studies have shown that incidence of hyposmia or anosmia (partial or total loss of smell) after total laryngectomy ranges from 25% to 100%. However, after olfactory rehabilitation, there has been notable improvement in olfaction, ranging from 46% to 88% of the patients. There are two main techniques for olfactory rehabilitation. The first involves creating airflow for smelling purposes by connecting the oral or nasal cavity to the tracheostoma using prosthetic laryngeal bypass devices. The second technique involves orofacial musculature training, which includes a nasal airflow-inducing maneuver known as the “polite yawning technique.” This maneuver creates negative pressure in the oropharynx, resulting in the induction of nasal airflow and potentially improving olfaction. Additionally, rehabilitation through biofeedback can facilitate airflow in the nasal cavity, further enhancing the sense of smell. In this review, we will introduce the principles, pathogenesis, and various techniques of olfactory rehabilitation, as well as summarize the outcomes of olfactory rehabilitation efforts.
서 론
후두전적출술(total laryngectomy)을 받은 환자들은 기도와 식도가 분리되어 비강과 구강으로 공기가 흐르지 않기 때문에 음성뿐 아니라 후각과 미각에 장애가 생긴다[1]. 대부분의 환자들은 기관식도누공(Tracheoesophageal fistula, PROVOXTM, Atos Medical AB, Horby, Sweden)이나 전자후두를 이용하여 음성치료를 하지만 후각 및 미각 재활을 적극적으로 받는 환자들은 드물다.
후두전적출술과 관련하여 발성, 삼킴기능 및 폐기능 관련 재활은 다양한 연구가 되어 있다[2,3]. 하지만 후각 재활(olfactory rehabilitation)과 관련된 연구는 부족하며, 실제 임상에서 많이 적용되고 있지 않다. 후각 기능은 가스, 화재, 상한 음식과 같은 위험 신호를 인지하고, 침 분비, 감정, 기억, 미각에 관여한다[4-6]. 이 때문에 후각 기능 저하는 삶의 질에 영향을 준다는 여러 보고들이 있다[3,7-11].
후각의 생리는 후각신경상피세포(olfactory neuroepithelium)가 자극되어 뇌에서 후각을 인지하며, 후각의 경로는 공기 흐름에 따라 전비강을 통한 경로(orthonasal way)와 구강을 거쳐 후비강을 통한 경로(retronasal way)가 있다[1,12]. 대부분의 미각은 후비강을 통한 경로로 얻어지며, 후두전적출술 후 후각 저하는 미각 저하 및 식욕 감소로 이어진다[13]. 후두전적출술 후 후각 저하가 발생하는 빈도는 25%-100%로 보고되었다[3,7,14-19]. 각 연구들에서 후각을 평가하기 위해서 코로 흡입하는 방향(odorant) 물질이나 흡기 형태의 방향제(nebulizer odorance)를 사용하였고, 강제 흡입(forced inhalation)을 하거나 주관적인 보고(self-report), 객관적인 검사로 후각 검사 스틱(sniffin stick)을 포함한 후각 검사를 이용하였다[3,7,14-19]. 이런 검사 방법의 다양성으로 후두전적출술후 후각 저하 발병률은 다양하게 보고되었다. 또한, 후두전적출술 후 후각 재활치료를 하는 경우 46%-88%에서 후각의 개선이 이루어졌다[7,15,20-23]. 본 종설에서는 후두전적출술 환자들에게 다양한 후각 재활 방법 및 원리를 소개하고 후각 재활의 성공률에 대해 자세히 다루어보고자 한다.
본 론
후두전적출술 환자에서 후각 저하가 발생하는 병인
후두전적출술 후 후각 저하가 발생하는 이론은 크게 2가지로 설명할 수 있다. 첫번째 주요 이론은 비강 내 공기 흐름이 감소하여 후각 점막까지 방향 물질이 도달하기 어렵고, 이는 후각신경상피세포에 조직학적 변화를 유발하여 변성이 일어나서 후각 저하가 발생한다는 것이다[24]. 한 연구에서는 후두전적출술을 받은 환자에게서 섬모가 소실되고, 미토콘드리아 손상이 발생하며 점액 분비 세포가 감소하는 것을 보고하였다[25]. 두번째 이론은 후두전적출술이 후두의 감각 신경을 손상시켜 후각 상피 및 인후두 사이에 바이오피드백이 사라지기 때문이라는 것이다[14].
후두전적출술 후 재활 치료 방법
2000년대 이후부터 후각 재활도 적극적으로 행해지면서 다양한 재활 기법들이 소개되었다. 후두전적출술 후 재활 치료 방법은 크게 2가지로 나눌 수 있다. 비강 또는 구강과 기관공(tracheostoma)을 일시적으로 연결해주어 공기 흐름을 만들어주는 인공 후두 우회 장치(prosthetic laryngeal bypass device)와 안면 및 경부 근육들을 사용하여 구인두에 음압을 유도하여 공기 흐름을 만들어주는 구강안면근육 훈련(orofacial musculature training)이 있다[1,26].
각 재활 치료의 방법 및 장단점
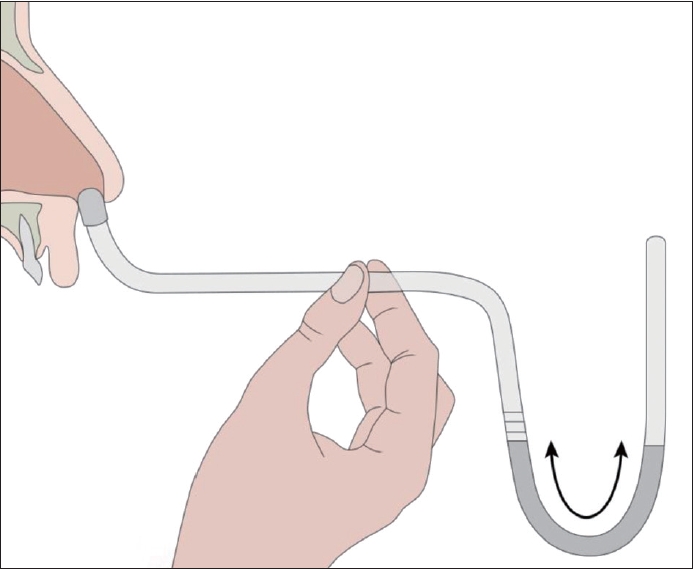
후두 우회 장치(Fig. 1)는 구강과 기관공을 일시적으로 연결해주는 간단한 굴곡형 튜브이다[1,26-31]. 튜브의 한쪽은 기관공의 입구를 막고 반대쪽 끝은 입술 사이에 위치하여 비강 및 구강과 하부 기도를 연결시켜준다[1,26]. 흡기 시 코 안으로 공기의 흐름이 생기면서 냄새를 맡게 된다[1,26]. 환자는 비인두를 막지 않기 위해 연구개를 이완시키는 연습을 해야 한다[1]. 이 방법은 쉽고 특별한 훈련이 필요없지만 일상 생활에서 지속적으로 사용이 어렵고 기계가 크며 무게가 있어 기관공과 구강으로 장기간 고정하여 사용하기가 어렵다. 이로 인해 실용적이지 못하다는 단점이 있다[16,29].
공손한 하품(polite yawning)과 같은 구강안면근육 훈련(Fig. 2)은 비강의 공기 흐름을 유도하는 방법(nasal airflow inducing maneuver)이다[32]. 경부와 안면 근육을 통해 구인두에 음압을 형성하고 비강을 통해 공기 흐름을 유도하는 방법으로 입술을 붙이고 연구개는 이완시키며, 하악과 구강저는 아래로 이동하도록 하여 하품을 하는 듯한 행동을 반복적으로 하여 냄새를 맡는다[1,15,21,33]. 호흡은 하악의 운동과 동시에 일어나서는 안되며 차분한 속도로 호흡한다. 움직임은 가능하면 적은 노력으로 해야 한다[7]. 구강안면근육 훈련의 방법인 공손한 하품의 효과적인 재활 방법은 3단계로 이루어진다. 첫번째 단계는 혀와 구강저, 턱이 아래로 하강하면서 빠른 이완된 움직임을 만든다[1,15,21,33]. 두번째 단계는 혀 끝을 치조능선(alveolar ridge)에 위치시키고 혀뿌리와 구강저를 아래로 하강하는 작은 움직임으로 후각을 개선시키는 것이다[6]. 세번째 단계는 압력계를 이용하여 바이오피드백(Fig. 3)을 형성하는 것이다. 여러 연구에서 비강 내 공기 흐름을 유도하는 훈련의 효과를 증가시키기 위해서 바이오피드백의 이점을 보고하였다[22,23,34]. 이는 후각 재활이 정확하게 수행되는지 평가할 수 있는 방법으로 압력계는 한쪽 콧구멍에 연결되고 반대쪽 콧구멍은 막는다[6]. 적절한 재활이 되면 물의 움직임이 관찰되며 스스로 반복된 연습을 통해서 후각 재활의 바이오피드백이 형성된다[6]. 바이오피드백을 통한 재활법과 같은 다양한 방법이 비강으로 공기 흐름을 유도하여 냄새를 맡을 수 있도록 도와준다[6]. 이러한 공손한 하품을 통한 후각 재활 방법을 시행할지 여부에 대해서는 수술 전 평가하는 것이 도움된다[6]. 만약 수술 전 후각 장애가 있었거나, 구강안면 움직임을 충분히 시행하는데 다른 해부학적인 변화가 있는 경우 이 방법이 적절하지 않을 수 있다[6,35]. 즉, 개구에 제한이 있는 환자들 또는 이전의 경부 곽청술 후 입꼬리 움직임이 비대칭한 경우 효과가 제한이 된다[6,35].
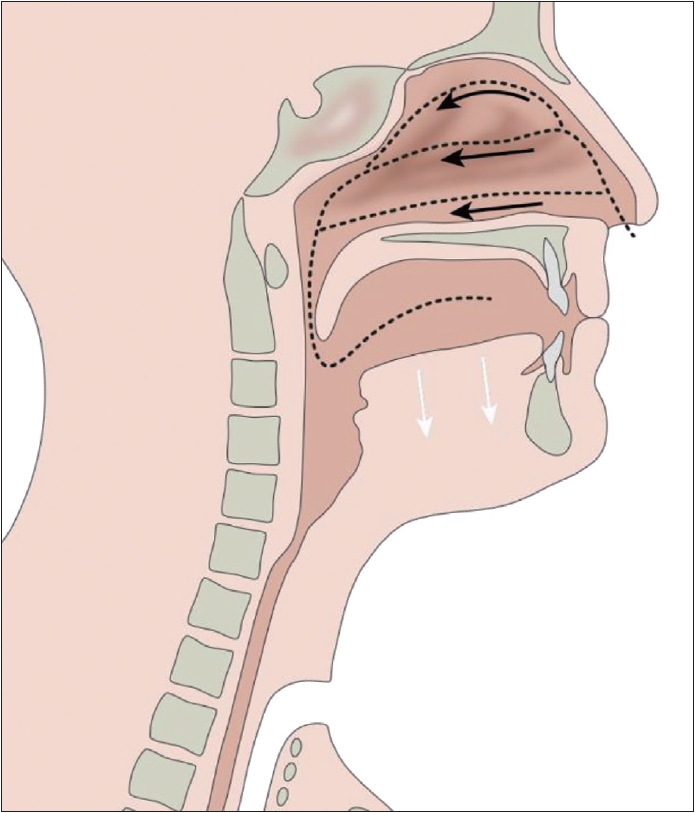
Olfactory rehabilitation using nasal airflow inducing maneuver (polite yawning technique). Black arrows indicates nasal airflow. White arrows indicates downward movement of mouth floor during polite yawning technique.
Biofeedback using water manometer and evaluation during training. Black arrow indicates movement of water during training.
또 다른 후각 재활 방법으로 비강에 공기를 강하게 불어넣음으로써 냄새를 맡을 수 있다는 이론에서 시작된 Rogers 통기법이 있으나 이 방법은 큰 주목을 받지 못했다[36].
후각 재활의 효과 및 성공률
공손한 하품과 같은 비강의 공기 흐름을 유도하는 기법을 이용한 후각 재활은 효과가 비교적 좋았다(Table 1). 이 방법은 기존 연구들을 통해 높은 근거 수준(level I evidence status)을 얻었고 유럽의 여러 국가에서 후각 재활의 방법으로 널리 사용되고 있다[20-22,33,37,38]. 공손한 하품 방식을 통한 후각 재활은 전문가의 지도를 받을 때와 집에서 환자 스스로 연습할 때 모두 효과적이었으나, 특히 전문가의 도움을 받을 때 결과가 더 좋았다[22]. 전문가의 30분 정도의 재활 교육 세션과 자가 훈련을 통해서 효과적인 후각 개선이 보였다.
또한, 이전 연구에서 후두 우회 장치를 이용한 재활 방법이 후두전적출술 환자에게 정상인과 비슷한 공기 흐름을 생산한다는 것이 증명되었고, 이는 후각 능력과 양의 상관관계를 가졌다[27,31,39]. 여러 연구들이 후두 우회 장치를 이용한 후각 재활이 후두전적출술 환자에게서 후각의 정확성을 증가시킨다고 보고하였다[27,28,31,40].
결 론
후두전적출술 후 후각 저하 및 재활에 대해 관심이 적고 연구된 바가 부족하다. 그러나, 후각은 미각을 포함한 환자들의 삶의 질에 지대한 영향을 준다. 후각 재활은 30분 정도의 교육으로 성공적인 재활이 될 수 있으므로, 후두전적출술 환자들에게서 후각 재활에 대한 중요성이 인지되어야 할 것으로 사료된다.
Acknowledgements
None
Notes
Conflicts of Interest
The authors have no financial conflicts of interest.
Authors’ Contribution
Conceptualization: Yung Jee Kang, Nayeon Choi. Data curation: Yung Jee Kang, Nayeon Choi. Formal analysis: Yung Jee Kang, Nayeon Choi. Funding acquisition: Yung Jee Kang, Nayeon Choi. Investigation: Yung Jee Kang, Nayeon Choi. Methodology: Yung Jee Kang, Nayeon Choi. Project administration: Yung Jee Kang, Nayeon Choi. Resources: Yung Jee Kang, Nayeon Choi. Software: Yung Jee Kang, Nayeon Choi. Supervision: Yung Jee Kang, Nayeon Choi. Validation: Yung Jee Kang, Nayeon Choi. Visualization: Yung Jee Kang, Nayeon Choi. Writing—original draft: Yung Jee Kang, Nayeon Choi. Writing—review & editing: Yung Jee Kang, Nayeon Choi. Approval of final manuscript: Yung Jee Kang, Nayeon Choi.


