후두백반증으로 발현된 후두 칸디다증 1예
Abstract
Candida exists in the oral cavity as normal flora, which is cultured in 7% of the population. And the development of candidiasis is usually related to the systemic or local immunosuppressed status such as diabetes, long-term antibiotics, steroid, radiation therapy or chemotherapy. However, isolated laryngeal candidiasis in immunocompetent patients is a rare entity with fewer than 40 cases reported in the world. Symptoms of laryngeal candidiasis are variable such as hoarseness, dysphagia, or odynophagia according to its extent, but it has clinical importance because of its resemblance with laryngeal premalignant or malignant lesions. Diagnosis is made by biopsy under direct laryngoscopy with special staining to identify the hyphae. In this article, we report a case of laryngeal candidiasis presented as leukoplakia localized on vocal fold with literature reviews.
Key words: Candidiasis; Larynx; Leukoplakia
중심 단어: 칸디다증; 후두; 백반증
서 론
칸디다(candida)는 정상인의 약 7%에서 구강에 존재하며, 스테로이드 흡인제의 장기간 사용에 의한 국소적인 면역억제 또는 당뇨, 호중구감소증, 광범위 항생제, 두경부의 방사선 치료 등이 인후두부 칸디다증(candidiasis)의 위험요인이 된다[ 1]. 임상적 소견은 특이적이지는 않지만 후두내시경상 점막의 부종 및 충혈 소견이 보이며, 점막 위에 다발성의 흰색의 위막이 관찰된다. 후두에 국소적인 단일 병변으로 발견되는 칸디다증은 매우 드물며 원인도 잘 알려져 있지 않다[ 2]. 국내에서는 성대, 전연합부 및 성문하부에 분포한 칸디다증의 1예만이 보고되었으며 추후 편평상피암이 속발한 경우였다[ 3, 4]. 이러한 희귀성 때문에 술전 진단이 어려우며 일반적으로 조직검사가 시행된다. 저자들은 흡연력이 있는 61세 남자환자에서 진성대에만 국한되어 후두백반증의 양상으로 발현된 원발성 후두 칸디다증을 치험하였기에 문헌고찰과 함께 보고하는 바이다.
증 례
61세 남자가 후두 내시경상 우연히 발견된 후두의 백반증을 주소로 내원하였다. 과거력상 우측 중이염으로 1991년에 수술을 시행 받았고, 좌측 중이염으로 1999년과 2003년에 수술을 시행 받았다. 이 후 중이염으로 개인병원에서 다니던 중 한달 전부터 지속된 인후부의 경미한 통증으로 후두경검사상 상기 소견이 발견되어 본원으로 의뢰되었다. 음주는 하지 않았으며 흡연력은 약 60갑년(하루 1.5갑, 40년)이었다. 환자의 생체활력징후는 정상이었고, 흉부촬영상 양측 폐 상엽에 섬유화 및 결절성 음영이 관찰되어 이전에 결핵을 앓은 소견을 보였지만, 혈액학적 검사상 백혈구 6.78×10 3/mm 3, 호중구 45.6%로 정상이었으며 혈당 및 HIV를 포함한 혈청검사도 정상 소견이었다. 기타 동반된 전신질환이나 면역저하를 의심할 만한 소견은 없었다. 이학적 검사상 좌측 진성대의 중간부위에 직경이 4 mm정도의 판 모양의 백반증이 관찰되었다( Fig. 1A). 성대 운동성은 정상이었으며 주위의 피열연골, 후두개, 이상와의 백반증 등을 포함한 이상소견은 보이지 않았다. 전신마취 하에 후두미세수술을 시행하였으며 CO 2 레이저를 이용하여 2W의 세기, 슈퍼 펄스(super pulse) 방식을 사용하여 성대의 고유층의 손상을 최소화하면서 백반증 주변을 표시한 후 상피하층(subepithelial layer)으로 절제하였다( Fig. 1B, C). 술 후 조직검사상 과각화증(hyperkeratosis)과 이상각화증(parakeratosis)이 동반된 극세포성(acantotic) 상피증식을 보였으며, 세포 이형성증(cytologic atypia) 및 진균사(fungal hyphae)가 관찰되었다. Periodic acid-Schiff(PAS) 염색에서도 형태학상 칸디다증(candidiasis)에 합당한 진균사가 확인되었다( Fig. 2). 술후 1일째 퇴원하였고 술 후 2년 6개월째 관찰한 후두내시경 소견상에도 병변의 재발 소견은 관찰되지 않았다( Fig. 1D).
고 찰
후두의 진균증은 일반적으로 전신적인 면역기능이 저하되어 있을 때 주로 발생하지만, 인후두역류증으로 인한 점막손상, 장기간의 항생제 사용에 의한 정상 상재균의 변화도 진균의 과성장의 원인이 될 수 있다[ 5]. 후두에 국소적으로 발생한 진균증에 관한 국내 보고로는 성대에 발생한 국균증(asperogillosis)이 2예, 칸디다증이 1예가 있다[ 3, 6, 7]. 형태학적으로 국균증은 성대에 돌출형 종괴의 양상이었으며 칸디다증은 점막의 백색의 판 모양(plague)으로 나타났다. 일반적으로 칸디다증의 유발 요인은 크게 전신적인 요인과 국소적인 요인으로 나누어 볼 수 있다. 전신적인 요인으로는 항암치료, 스테로이드의 사용 등에 의한 전신적인 면역기능의 저하, 골수 병변이나 백혈병 등에 의한 호중구 감소증, 당뇨, 장기간의 항생제의 사용에 의한 정상 상재균의 변화 등이 있으며, 국소적인 요인으로는 방사선 치료에 의한 점막의 염증, 국소 또는 흡인성 스테로이드제의 장기간 사용, 흡연, 구강 건조증 등이 있다[ 8]. 후두 칸디다증의 임상 양상은 크게 급성후두개염으로 나타나는 경우와 인후두 점막에 미만성 백반증으로 나타나는 경우 그리고 성대에 증식성 백색병변으로 나타나는 경우가 있다[ 9]. 후두 칸디다증은 식도나 폐의 칸디다증과 관련되어 있을 수 있다. 만성폐쇄성 폐질환에서 흡인성 스테로이드제의 사용이 증가되면서, 음성장애를 가진 만성폐쇄성 폐질환 환자의 약 10~15% 정도에서 후두의 칸디다증이 발견된다는 보고도 있다[ 10]. 후두 칸디다증의 증상으로는 음성변화가 가장 흔하며, 연하곤란이나 연하통이 동반될 수도 있으며 드물게는 천명이나 호흡곤란을 유발할 수 도 있다[ 11]. 칸디다증의 유발요인은 위에 기술한 것처럼 잘 알려져 있지만 후두에 국한된 국소감염은 매우 드물며 원인도 잘 알려져 있지 않다. 후두백반증을 보이는 환자에서 치료에 반응이 없거나 악성이 의심되는 경우에는 조직검사를 고려해야 한다. 후두백반증의 악성변이의 가능성은 조직검사상 이형성증(dysplasia)이 없는 경우 3.8%, 경도나 중등도의 이형성증은 10.1%, 중증 또는 상피내암은 18.1%로 보고된다[ 12]. 또한 첫번째 조직검사부터 침윤성 암까지의 기간은 3~4년 정도 걸리는 것으로 알려져 있다[ 13]. 흥미롭게도 문헌고찰상 성대 칸디다증으로 국내에 보고된 증례는 경과관찰 중 42개월 이후 같은 부위에 재발성 병변이 나타났고 조직검사상 편평상피암으로 확인되어 방사선 치료가 시행된 예였다[ 3, 4]. 발암에 있어서 칸디다의 역할은 가능성이 이전부터 고려되었는데 구강 칸디다증이 점막의 이형성증을 유발한다는 보고가 있으며, 일부 칸디다에서는 발암물질인 니트로사민(nitrosamine)이 생성되어 전암유전자를(proto-oncogene) 활성화 하거나, 다른 발암물질과 함께 작용하여 점막에서 암의 형성에 기여할 수 있다[ 14]. 본 증례의 경우 전신적인 면역저하나 호중구 감소증, 스테로이드 흡입제의 사용 등은 없었지만, 장기간의 흡연이 칸디다증의 발생에 영향을 주었을 것으로 사료된다. 또한 본 증례에서는 조직검사상 후두상피에 비정형세포 이외에 유의한 이형성증은 없었지만 후두 칸디다증 환자에서 후두암이 속발된 예가 있으므로 정기적인 추적관찰을 하는 것이 필요하다.
후두 칸디다증의 치료로는 일차적으로 가능한 선행요인을 제거하고, 음성 위생, 충분한 수분섭취를 하도록 교육해야 한다. 전신적인 면역저하가 없는 환자에서는 침윤성 병변으로 나타나기 보다는 상피에 국한하여 집락을 형성하기 때문에 전신적인 항진균제 치료는 필요하지 않으며, 수술적 제거나 nystatin 가글을 3주 정도 사용하면 충분하다. 증상이 심하거나 면역저하가 있는 환자의 경우 일차적으로 fluconazole 같은 경구용 항진균제를 3~4주 정도 사용해야 한다. 치료에 반응을 잘 하지 않는 경우 amphotericin B의 정맥주사가 사용될 수 있다[ 15]. 본 증례는 진성대 부위에만 국한하여 후두백반증의 형태로 발현한 경우로 후두미세수술로 쉽게 제거되었고, 항진균제 투여 없이 무병 관찰 중이다. 하지만 병변의 범위를 세심하게 관찰하여 성문하부나 전연합부의 침범 등 넓게 분포한 경우 조직검사 후 항진균제를 투여하는 것이 적절할 것으로 사료된다.
Figure 1.
Gross findings. About 4 mm sized leukoplakia was identified on left vocal fold (A). Using CO2 laser, lesion was outlined (B). After microflap was elevated, leukoplakia was completely removed at subepithelial layer while minimizing the damage of lamina propria (C). Left vocal fold was well healed without recurrence on 30 months after surgery (D). 
Figure 2.
Pathologic findings. Mucosa showed acanthotic squamous epithelium with hyperkeratosis, parakeratosis and acute inflammatory cell infiltration (H&E, ×100) (A). On high power view, there were reactive squamous cytologic atypia and fungal hyphae in the keratin layer (black arrow) (H&E, ×200) (B). Many fungal hyphae which were morphologically consistent with candidal species were identified in the keratin layer (PAS, ×400) (C). 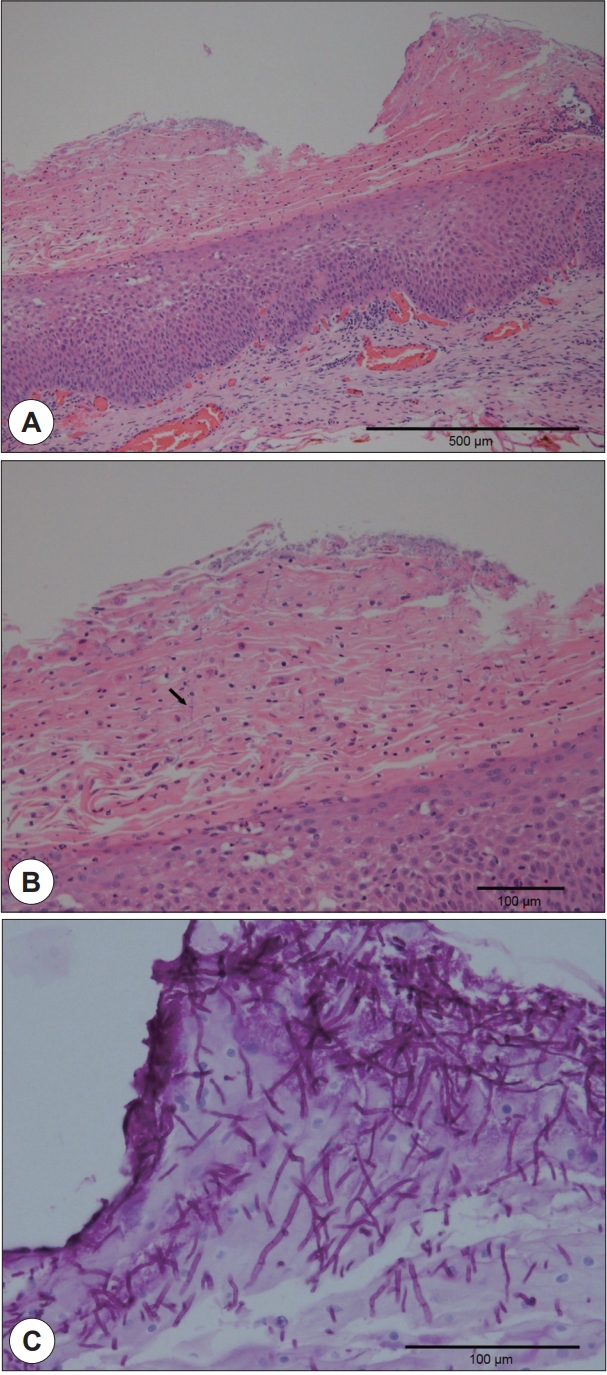
REFERENCES
1. Forrest LA, Weed H. Candida laryngitis appearing as leukoplakia and GERD. J Voice 1998; 12( 1): 91- 5.   2. Lo WC, Lee SY, Hsu WC. Isolating Candida epiglottitis. Otolaryngol Head Neck Surg 2010; 142( 4): 630- 1.   3. Kim K, Kim HD, Cho HH, Lee JK. A Case of Vocal Cord Candidiasis. Korean J Otolaryngol-Head Neck Surg 2006;49(6):666-8.
4. Lee DH, Cho HH. Primary candidiasis and squamous cell carcinoma of the larynx: report of a case. Surg Today 2013; 43( 2): 203- 5.   5. Mehanna HM, Kuo T, Chaplin J, Taylor G, Morton RP. Fungal laryngitis in immunocompetent patients. J Laryngol Otol 2004; 118( 5): 379- 81.   6. Kim DJ, Hwang EG, Kim JP. A Case of Primary Laryngeal Aspergillosis. Korean J Otolaryngol-Head Neck Surg 2002;45(4):422-4.
7. Kim YI, Park BC, Lee JS, Min HK. A Case of Primary Laryngeal Aspergillosis Confused with Vocal Cyst. Korean J Otorhinolaryngol-Head Neck Surg 2010; 53( 11): 726- 8.  8. Sciubba JJ. Oral mucosal lesions. In: Flint PW, Haughey BH, Lund VJ, niparko JK, Richardson MA, Tomas Robbins K, et al, editors. Cummings Otolaryngology-Head and Neck Surgery. 5th ed. Philadelphia: Mosby Elsevier;2010. p.1222-44.
9. Pabuççuoğlu U, Tuncer C, Sengiz S. Histopathology of candidal hyperplastic lesions of the larynx. Pathol Res Pract 2002; 198( 10): 675- 8.   10. Nunes FP, Bishop T, Prasad ML, Madison JM, Kim DY. Laryngeal candidiasis mimicking malignancy. Laryngoscope 2008; 118( 11): 1957- 9.   11. Ganesan S, Harar RP, Dawkins RS, Prior AJ. Invasive laryngeal candidiasis: a cause of stridor in the previously irradiated patient. J Laryngol Otol 1998; 112( 6): 575- 8.   12. Isenberg JS, Crozier DL, Dailey SH. Institutional and comprehensive review of laryngeal leukoplakia. Ann Otol Rhinol Laryngol 2008; 117( 1): 74- 9.   13. Sllamniku B, Bauer W, Painter C, Sessions D. The transformation of laryngeal keratosis into invasive carcinoma. Am J Otolaryngol 1989; 10( 1): 42- 54.   14. Saraydaroglu O, Coskun H, Elezoglu B. An interesting entity mimicking malignancy: laryngeal candidiasis. J Int Med Res 2010; 38( 6): 2146- 52.   15. Neuenschwander MC, Cooney A, Spiegel JR, Lyons KM, Sataloff RT. Laryngeal candidiasis. Ear Nose Throat J 2001; 80( 3): 138- 9.  
|
|













