경피적 확장 기관 절개술의 중대 합병증
요약
Percutaneous dilatational tracheostomy (PDT) has become an increasingly popular method of establishing an airway for patients in need of chronic ventilator assistance. We report a rare case of a 42-year-old female who developed extensive subcutaneous emphysema, bilateral pneumothoraces, pneumomediastinum, and pneumoperitoneum after percutaneous dilatational tracheostomy. The patient suffered from amyotrophic lateral sclerosis, and underwent PDT after a period of mechanical ventilation. During PDT, tracheostomy tube was inserted into the paratracheal space. Follow-up chest radiography and computed tomography of chest and abdomen revealed extensive subcutaneous emphysema, bilateral pneumothoraces, pneumomediastinum, and pneumoperitoneum. The patient was treated successfully with insertion of the thoracostomy tube and conservative care.
Key words: Percutaneous dilatational tracheostomy; Complication; Pneumomediastinum; Pneumoperitoneum
중심 단어: 경피적 확장 기관 절개술; 합병증; 종격동기종; 기복증
서 론
경피적 확장 기관 절개술(percutaneous dilational tracheostomy)은 1985년 Ciagalia 등[ 1]에 의해 처음 소개되었으며, 기관을 직접 눈으로 확인하지 않고 기관 절개 튜브를 위치시킬 수 있는 술식으로, 시행 결정 후 침상에서 곧 시행할 수 있어 환자를 이송하는데 따르는 위험을 줄일 수 있고, 수술장을 이용하지 않고 적은 인원으로 시행할 수 있어 경비가 절감되며, 시술 방법을 배우기 쉬운 장점이 있다[ 2, 3]. 이러한 장점으로 인해 그 시행 빈도가 점차 증가하고 있으며, 실제로 본 술식이 소개된 이후 중환자에게 시행하는 기관절개술의 빈도가 전체적으로 증가한 반면, 기존의 관혈적 기관절개술의 시행 빈도는 가파르게 감소하여, 경피적 확장 기관 절개술이 기존의 관혈적 기관 절개술을 대체한다는 연구 결과도 보고된 바 있다[ 4]. 경피적 확장 기관 절개술은 기존의 관혈적 기관 절개술에 비해 덜 침습적이고, 기공의 염증 및 감염, 출혈 및 합병증으로 인한 사망이 덜하다는 장점이 있으나, 기관주위 공간으로의 잘못된 삽관, 기도열상, 기흉, 피하기종 등의 빈도가 더 높은 단점을 가지고 있다[ 5, 6]. 경피적 확장 기관 절개술에 의한 합병증으로 피하기종, 기흉이 발생한 경우는 종종 보고되고 있으나, 기복증이 발생한 경우는 매우 드물며, 저자들은 본 시술 시행 후 양측 기흉, 종격동기종, 피하기종 및 기복증이 함께 발생한 심각한 합병증을 경험하였기에 문헌 고찰과 함께 보고하는 바이다.
증 례
42세 여자로 2011년 근위축성 축삭경화증을 진단 받고 점진적으로 진행되는 구음장애, 연하곤란, 근위축 증상으로 본원 신경과에 입원하였다. 입원 후 호흡곤란이 진행되어 중환자실로 이실하여 기관내 삽관 및 기계환기를 시행하였다. 지속적인 기계환기가 필요하여 본과로 기관 절개술 시행을 위해 의뢰되었다. 환자의 의식은 명료하였으며, 후두 내시경상 양측 성대의 움직임이 약간 감소된 소견 및 하인두 타액저류 소견 외 특이 소견은 없었다. 경피적 확장 기관 절개술은 Ciaglia Percutaneous Tracheostomy Set Ⓡ(Cook Critical Care, Bloomington, USA)를 이용하였으며, 중환자실 침상에서 이비인후과 전문의 1인, 전공의 1인에 의해 시행되었다. 먼저 환자에게 midazolam 5 mg을 정맥주사하여 진정시킨 후 앙와위에서 목을 신전시키고 윤상연골과 흉골절흔 사이의 절개 부위를 2% lidocaine과 epinephrine(1:100,000)을 섞어 국소 마취시켰다. 피부를 종으로 약 1 cm 정도 절개한 후 기관 내 관(endotracheal tube)을 서서히 빼내어 그 끝이 성문 바로 아래 부위에 위치하도록 하였다. 기관 천자는 둘째 기관륜과 셋째 기관륜 사이에서 시행하였으며, 생리 식염수가 담긴 주사기를 이용하여 공기가 나오는 것으로 주사침이 기관 내에 위치함을 확인하였다. 이어 안내 철사(guide wire)를 삽입한 후 여러 크기의 확장기(12Fr~36Fr)를 사용하여 순차적으로 기관을 확장하였고, 확장 시 약간의 저항이 느껴졌다. 최종 확장 후 안내 철사를 따라 기관 절개 튜브를 삽입하고 안내 철사를 제거하였다. 삽입된 기관 절개 튜브를 통해 Ambu Ⓡbag을 연결하여 환기를 시도하였으나 강한 저항이 느껴졌고, 기관 절개 튜브를 통해 굴곡형 후두 내시경을 넣어 확인 한 결과 튜브가 기관 내부가 아닌 주위 공간으로 들어간 것이 확인되었다. 이에 즉시 기관 절개 튜브를 제거하고 기관내 관을 다시 밀어넣어 기관내로 재위치시킨 후 기계환기를 실시하였다. 환자의 산소포화도가 안정된 후, 같은 방법으로 경피적 확장 기관 절개술을 다시 시행하였으며, 기관 절개 튜브 삽입 후 후두 내시경으로 튜브가 기관 내로 정확히 삽입된 것을 확인 한 후 시술을 마쳤다. 시술 이후 시행한 단순 방사선 촬영에서 기흉, 피하기종 소견 보여 흉부외과에서 가슴관(chest tube)을 삽입하였다( Fig. 1A). 가슴관 삽입 이후 시행한 단순 방사선 촬영 상 기흉은 감소하였지만, 종격동기종 및 복부의 유리공기(free air)가 새로 발생한 소견을 보여( Fig. 1B), 흉부 및 복부 컴퓨터 단층촬영을 시행하였고, 종격동기종 및 기복증 소견이 관찰되었다( Fig. 2). 환자의 활력 징후가 안정적이어서 종격동기종에 대해서는 경과 관찰하였고, 기복증에 대해서는 외과에서 복부천자를 시행하였다. 이후 환자는 보존적 치료를 유지하며 경과 관찰 하였으며, 약 1주 후 기흉, 피하기종, 종격동기종, 기복증이 호전되어 가슴관을 제거하였다. 이후 환자는 안정적인 상태로 기관 절개 튜브를 통한 기계환기를 유지하였다.
고 찰
경피적 확장 기관 절개술은 이전의 연구들을 통해서 기존의 관혈적 기관 절개술에 비해 빠르고, 덜 침습적이며, 비용 효율적인 방법으로 보고되었으나[ 7], 반면에 여러 합병증도 일으킬 수 있는 시술이다. 경피적 확장 기관 절개술과 관혈적 기관 절개술의 합병증을 비교한 메타분석에 따르면, 두 시술간에 전체적인 합병증의 빈도는 비슷하거나 경피적 절개술이 약간 낮은 것으로 알려져 있다[ 8, 9]. 경피적 기관 절개술의 합병증은 일반적으로 초기와 후기 합병증으로 나눌 수 있다[ 10]. 초기 합병증에는 출혈, 감염, 기흉, 삽관 실패, 시술 중 튜브가 막히거나 예상치 못한 발관으로 인한 저산소증 등이 있고, 후기 합병증으로는 육아조직의 형성으로 인한 기도 협착, 발관 실패, 발관 후 기도 폐색으로 인한 호흡 장애, 기관 연화증, 기관 협착 및 기관 동맥루(tracheoinnominate artery fistula) 형성 등이 있다[ 11, 12]. 대부분의 경우 경미한 합병증으로 보고되며, 본 증례에서와 같이 심각한 합병증이 발생된 예는 드물다. 800명의 중환자실 환자에게 시행한 경피적 확장 기관 절개술을 분석한 연구에서 전체 합병증 발생률은 4%, 시술 중 발생한 합병증은 2.1%였으며, 한 명의 환자에서 기관주위 공간으로의 잘못된 삽관이 발생했음이 보고된 바 있다[ 13]. 다른 연구에 따르면, 1985~2013까지 발표된 자료를 토대로 경피적 확장 기관 절개술 합병증으로 인한 사망률이 0.17%이며, 사망원인으로는 출혈(38%), 기도 합병증(29.6%), 기관천공(15.5%), 기흉(5.6%) 등의 순서라고 보고되었다[ 14]. 몇몇 연구자들에 의해 기관주위 공간에 삽관된 경우가 보고되었는데, 이는 경피적 확장 기관 절개술의 가장 큰 위험 요소 중의 하나이며, 그 빈도는 약 1%로 알려져 있다[ 2, 3]. 경피적 확장 기관 절개술 시행 후 피하기종, 기흉 등이 발생할 수 있는 기전으로는 기관 벽의 손상에 의한 천공, 기관주위 공간으로의 삽관, 기관 절개 튜브의 이탈 및 기계 환기와 관련된 압력손상 등을 들 수 있다. 하지만 경피적 확장 기관절개술 후 기복증이 발생된 경우는 매우 드물며 국내에서 1례가 보고된 바 있으나 경피적 확장 기관 절개술의 시술중 발생한 합병증이 아닌 시술 후 수술회복실에서 이음기사용 실수로 발생한 기계적 압력에 의한 폐손상인점에서 본 증례와 차이점이 있다[ 15]. 500명의 중환자실 환자에게 시행한 경피적 기관 절개술을 분석한 연구에서, 다양한 크기의 확장기로 여러 번 확장 시킨 그룹과 한 번 확장시킨 그룹 간에 각각 6.5%, 9.2%의 합병증이 발생함을 보고하였으며, 이는 단계적으로 여러 번 확장시켰을 경우 기관 벽에 가해지는 압력이 적고, 튜브가 들어갈 수 있는 충분한 공간이 확보되어 기관 주위로 잘못 삽관되는 경우가 감소하고, 결과적으로 전체적인 합병증의 빈도가 감소함에 기인한다고 하였다[ 16]. 또한 시술 중 기관지 내시경이나 경부 초음파를 동시에 시행하여 유도바늘, 확장기, 기관 절개 튜브의 위치를 실시간으로 관찰하면서 기관 손상이나 기관주위 공간으로의 삽관을 줄이는 방법도 소개되고 있으며, 기관 절개 튜브 삽입 후 기계 환기 전에 후두내시경을 통해 튜브가 적절한 위치에 삽입되었는지 확인함으로써 압력손상에 의한 피하기종, 기흉 등을 줄이는 방법도 발표된 바 있다[ 17, 18]. 본 증례에서도 유도 철사는 기관 내로 적절히 삽입되었으나, 확장기를 이용하여 기관 전벽을 확장시키는 과정에서 유도 철사가 휘면서 확장기가 기관 주위 공간으로 잘못 삽입되었고, 결과적으로 기관 절개 튜브도 기관 주위 공간으로 삽입된 상태에서 AmbuⓇ bag을 이용하여 강제적으로 환기를 시키는 과정에서 공기가 기관 주위 공간을 통해 퍼지면서 피하기종, 기흉, 종격동기종 및 기복증까지 발생한 것으로 생각된다. 기관 삽관에 의한 기복증이 발생하는 경우는 매우 드물지만 본 증례 환자가 기복증을 일으킬만한 소화기질환이나 염증성질환, 해부학적이상 등은 없었던 점으로 미루어, 공기압에 의한 횡경막 손상으로 기복증이 발생한 것으로 보인다. 본 증례의 아쉬운 점으로 굴곡성 후두내시경이나, 고무 흡입팁 등을 이용하여 기관 절개 튜브가 기관내로 잘 삽입 되었는지 확인을 한 후, AmbuⓇ bag을 사용하는 과정을 거쳤다면 심각한 합병증을 막을 수 있었을 것으로 보인다. 최근 경피적 확장 기관 절개술의 시행 빈도가 높아짐에 따라 합병증의 발생 빈도도 높아지고 있음을 상기하고, 경피적 확장 기관절개술의 합병증을 줄일 수 있는 방법들을 숙지하고 적절히 이용하여 시행한다면, 본 증례에서와 같은 심각한 합병증의 발생을 예방할 수 있을 것이다.
Figure 1.
(A) Postoperative chest radiography, and (B) follow-up chest radiography after insertion of the chest tube. (A) Bilateral pneumothoraces (white arrows) and subcutaneous emphysema (white arrow head) are observed. (B) After the insertion of chest tube, chest radiography revealed improvement of pneumothorax, and newly developed pneumomediastinum (black arrow) and pneumoperitoneum (black arrow head). 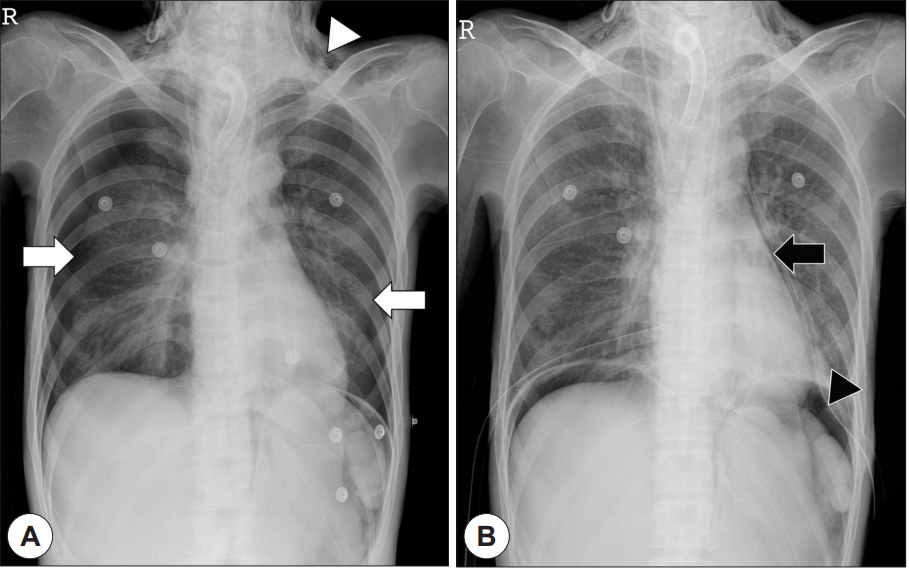
Figure 2.
Contrast-enhanced axial computed tomography scans of the chest (A) and abdomen (B). It revealed pneumomediastinum (black arrow) and pneumoperitoneum (white arrow). 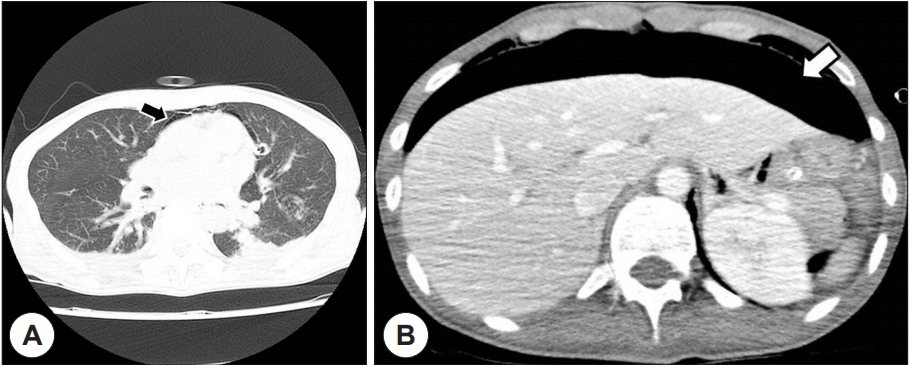
REFERENCES
1. Ciaglia P, Firsching R, Syniec C. Elective percutaneous dilatational tracheostomy. A new simple bedside procedure; preliminary report. Chest 1985; 87( 6): 715- 9.   2. Friedman Y, Fildes J, Mizock B, Samuel J, Patel S, Appavu S, et al. Comparison of percutaneous and surgical tracheostomies. Chest 1996; 110( 2): 480- 5.   3. Toursarkissian B, Zweng TN, Kearney PA, Pofahl WE, Johnson SB, Barker DE. Percutaneous dilational tracheostomy: report of 141 cases. Ann Thorac Surg 1994; 57( 4): 862- 7.   4. Simpson TP, Day CJ, Jewkes CF, Manara AR. The impact of percutaneous tracheostomy on intensive care unit practice and training. Anaesthesia 1999; 54( 2): 186- 9.   5. Gysin C, Dulguerov P, Guyot JP, Perneger TV, Abajo B, Chevrolet JC. Percutaneous versus surgical tracheostomy: a double-blind randomized trial. Ann Surg 1999; 230( 5): 708- 14.    6. Stoeckli SJ, Breitbach T, Schmid S. A clinical and histologic comparison of percutaneous dilational versus conventional surgical tracheostomy. Laryngoscope 1999; 107( 12 Pt 1): 1643- 6.  7. Delaney A, Bagshaw SM, Nalos M. Percutaneous dilatational tracheostomy versus surgical tracheostomy in critically ill patients: a systematic review and meta-analysis. Crit Care 2006; 10( 2):R55.    8. Freeman BD, Isabella K, Lin N, Buchman TG. A meta-analysis of prospective trials comparing percutaneous and surgical tracheostomy in critically ill patients. Chest 2000; 118( 5): 1412- 8.   9. McCormick B, Manara AR. Mortality from percutaneous dilatational tracheostomy. A report of three cases. Anaesthesia 2005; 60( 5): 490- 5.   10. Grant CA, Dempsey G, Harrison J, Jones T. Tracheo-innominate artery fistula after percutaneous tracheostomy: three case reports and a clinical review. Br J Anaesth 2006; 96( 1): 127- 31.    11. Ciaglia P, Graniero KD. Percutaneous dilatational tracheostomy. Results and long-term follow-up. Chest 1992; 101( 2): 464- 7.   12. Das P, Zhu H, Shah RK, Roberson DW, Berry J, Skinner ML. Tracheotomy-related catastrophic events: results of a national survey. Laryngoscope 2012; 122( 1): 30- 7.    13. Diaz-Reganon G, Minambres E, Ruiz A, Gonzalez-Herrera S, Holanda-Pena M, Lopez-Espadas F. Safety and complications of percutaneous tracheostomy in a cohort of 800 mixed ICU patients. Anaesthesia 2008; 63( 11): 1198- 203.   14. Simon M, Metschke M, Braune SA, Puschel K, Kluge S. Death after percutaneous dilatational tracheostomy: a systematic review and analysis of risk factors. Crit Care 2013; 17( 5):R258.    15. Kim WH, Kim BH. Bilateral pneumothoraces, pneumomediastinum, pneumoperitoneum, pneumoretroperitoneum, and subcutaneous emphysema after percutaneous tracheostomy -A case report. Korean J Anesthesiol 2012; 62( 5): 488- 92.    16. Kost KM. Endoscopic percutaneous dilatational tracheotomy: a prospective evaluation of 500 consecutive cases. Laryngoscope 2005; 115( 10 Pt 2): 1- 30.  17. Giri PC, Bellinghausen Stewart A, Dinh VA, Chrissian AA, Nguyen HB. Developing a percutaneous dilatational tracheostomy service by medical intensivists: experience at one academic institution. J Crit Care 2015; 30( 2): 321- 6.   18. Susarla SM, Peacock ZS, Alam HB. Percutaneous dilatational tracheostomy: review of technique and evidence for its use. J Oral Maxillofac Surg 2012; 70( 1): 74- 82.  
|
|













