AbstractBackground and ObjectivesMicrosurgical resection of intracordal cysts is technically difficult and challenging because the wall of cysts may be tightly attached to underlying vocal ligament and/or overlying epithelium, and therefore their thin wall will easily rupture during surgical dissection. We aimed to evaluate the voice outcomes of standard microflap subepithelial resection and the recurrence rate depending on the intraoperative rupturing of the cyst.
Materials and MethodsMedical records of Samsung Medical Center, Seoul, Korea, were reviewed for sixty-four consecutive patients who received surgical resection of vocal cyst using microflap subepithelial dissection technique between the year 2004 and 2013. Meticulous dissection was performed to completely remove the cyst wall while preserving the mucosa and the lamina propria as much as possible. Voice outcomes and recurrence rates were compared according to the type, size and the intraoperative rupture of cyst.
ResultsPresence or absence of cyst rupture was clearly described in the operation records of 41 patients. Intraoperative rupture of the cyst occurred in 32 of 41 (78%) patients. The recurrence was detected in 5 of 64 (7.8%) total cases and 4 of 32 (12.5%) cases of ruptured cyst, but not in 9 cases of intact extirpation. Rupture was more common in case of mucous retention cyst compared with epidermoid cyst (p=0.036). Subjective and objective voice parameters were measured at before and 3 months after surgery, which improved regardless of the cyst rupture.
ņä£ ļĪĀņä▒ļīĆļéŁņóģ(Intracordal cyst)ņØĆ ņä▒ļīĆņØś ņ¢æņä▒ ļ│æļ│Ć ņżæ 13.6~24% ļź╝ ņ░©ņ¦ĆĒĢśļŖö ņ¦łĒÖśņ£╝ļĪ£ ļ░£ņä▒ņןņĢĀ(dysphonia)ņØś ņżæņÜöĒĢ£ ņøÉņØĖ ņżæ ĒĢśļéśņØ┤ļŗż[1]. ņØ┤ļŖö ņĪ░ņ¦üĒĢÖņĀüņ£╝ļĪ£ ņāüĒö╝ĒĢśņĖĄņŚÉ ĒĢ©ļ¬░ļÉ£ ņāüĒö╝ņäĖĒżņØś ņ×öļźśļ¼╝ņŚÉ ņØśĒĢ┤ņä£ ļ░£ņāØĒĢśļŖö Ēæ£Ēö╝ņ¢æļéŁņóģ(epidermoid cyst)Ļ│╝ ņÖĖņāü ļ░Å ņŚ╝ņ”ØņŚÉ ņØśĒĢ£ ņĀÉņĢĪļČäļ╣äņäĀņØś ĒÅÉņćäņŚÉ ņØśĒĢ┤ ņĀÉņĢĪ ļČäļ╣äļ¼╝ņØ┤ ļ¬©ņŚ¼ņ׳ļŖö ņĀÉņĢĪņĀĆļźśļéŁņóģ(mucous retention cyst)ņ£╝ļĪ£ ĻĄ¼ļČäļÉ£ļŗż[2].
ņä▒ļīĆļéŁņóģņØĆ ņÜ░ņäĀ ļ│┤ņĪ┤ņĀü ņ╣śļŻīļĪ£ ņØīņä▒ņ╣śļŻīļź╝ ņŗ£ļÅäĒĢ┤ ļ│╝ ņłś ņ׳ņ£╝ļéś ĻĘĖ ĒÜ©Ļ│╝Ļ░Ć ļ»ĖņĢĮĒĢśņŚ¼ ļīĆļČĆļČäņØś Ļ▓ĮņÜ░ ņØīņä▒ĒśĖņĀäņØä ņ£äĒĢ£ ņłśņłĀņĀü ņ╣śļŻīĻ░Ć ĒĢäņÜöĒĢśļŗż[3]. ņä▒ļīĆļéŁņóģņØś ņłśņłĀņĀü ņ╣śļŻīņØś Ēæ£ņżĆņØĆ ļŗ©ņł£ņĀüņČ£ņłĀ(enucleation)ņØ┤ļŗż. ĻĘĖļ¤¼ļéś ļéŁņóģņØ┤ ņä▒ļīĆņØĖļīĆ(vocal ligament)ņÖĆ ņĀÉļ¦ēņŚÉ Ļ░ĢĒĢśĻ▓ī ļČĆņ░®ļÉśņ¢┤ ņ׳ĻĖ░ ļĢīļ¼ĖņŚÉ ļ░Ģļ”¼Ļ│╝ņĀĢņŚÉņä£ ĒīīņŚ┤ņØ┤ ņēĮĻ▓ī ļ░£ņāØĒĢśļ®░ ņØ┤ļŖö ņÖäņĀäĒĢ£ ņĀüņČ£ņØä ĻĖ░ņłĀņĀüņ£╝ļĪ£ ņ¢┤ļĀĄĻ▓ī ĒĢ£ļŗż. ņØ┤ļ¤¼ĒĢ£ ĒĢ£Ļ│äņĀÉņ£╝ļĪ£ Hsu ļō▒ņØĆ ļ╣äņł£ļéŁņóģ(nasolabial cyst)Ļ│╝ ĒøäļæÉĻ░£ļéŁņóģ(epiglottic cyst)ņØś ņ╣śļŻīņŚÉ ņé¼ņÜ®ļÉśļŹś ņĪ░ļīĆņłĀ(marsupialization)ņØä ņä▒ļīĆļéŁņóģņØś ņ╣śļŻīņŚÉ ļÅäņ×ģĒĢśņśĆļŗż. ņĪ░ļīĆņłĀņØĆ ļéŁņóģņØä ņÖäņĀäĒ׳ ņĀ£Ļ▒░ĒĢśņ¦Ć ņĢŖĻ│Ā ļéŁņóģ ņØ╝ļČĆņÖĆ ļéŁņóģņØä ļŹ«Ļ│Ā ņ׳ļŖö ņĀÉļ¦ēļ¦īņØä ņĀ£Ļ▒░ĒĢśļŖö ļ░®ļ▓Ģņ£╝ļĪ£ ĻĖ░ņłĀņĀüņ£╝ļĪ£ ņē¼ņÜĖ ļ┐Éļ¦ī ņĢäļŗłļØ╝ ļ¦īņĪ▒ĒĢĀļ¦īĒĢ£ ņØīņä▒Ļ▓░Ļ│╝ļź╝ ļ│┤Ļ│ĀĒĢśĻĖ░ļÅä ĒĢśņśĆļŗż[4]. ļśÉĒĢ£ ļéŁņóģĻ│╝ ņØĖņĀæĒĢ┤ ņ׳ļŖö ņä▒ļīĆ ņĀÉļ¦ē ņØ╝ļČĆļź╝ ĒĢ©Ļ╗ś ņĀłņĀ£ĒĢśļŖö wide-opening methodļŖö ņĀÉņĢĪ ļČäļ╣äļ¼╝ņØś ņĀĆļźśļź╝ ļ░®ņ¦ĆĒĢśļŖö ņłśņłĀņĀü ļ░®ļ▓Ģņ£╝ļĪ£ ņĀÉņĢĪņĀĆļźśļéŁņóģņŚÉņä£ ņ£ĀņØśĒĢ£ ņØīņä▒ Ļ░£ņäĀ ĒÜ©Ļ│╝ļź╝ ļ│┤ņśĆļŗż[5]. Ēśäņ×¼ļŖö ņÖĖņĖĪ ņāüĒö╝ņŚÉ ņĀłĻ░£ļź╝ ņŗ£Ē¢ēĒĢśĻ│Ā ļ│æļ│ĆņØä Ļ│Āņ£ĀņĖĄ(lamina propria)ņ£╝ļĪ£ ļČĆĒä░ ļČäļ”¼ĒĢ£ Ēøä, ņĀÉļ¦ē Ēö╝ĒīÉņØä ņĀ£ņ×Éļ”¼ļĪ£ ļŹ«ņ¢┤ņŻ╝ņ¢┤ ņĀÉļ¦ēņØś Ļ▓░ņåÉņØä ņĄ£ņåīĒÖöĒĢśļŖö ļ»ĖņäĖĒö╝ĒīÉņłĀ(microflap technique)ņØä ņØ┤ņÜ®ĒĢ£ ņÖäņĀä ņĀüņČ£ņØ┤ ņŻ╝ļĪ£ ņŗ£Ē¢ēļÉ£ļŗż[6,7]. ĻĘĖļ¤¼ļéś ļ»ĖņäĖĒö╝ĒīÉņłĀ ļśÉĒĢ£ ļéŁņóģ Ēö╝ļ¦ē(capsule)ņØś ĒīīņŚ┤ņØ┤ ļ░£ņāØĒĢĀ ņłś ņ׳ņ£╝ļ®░ Ēö╝ļ¦ēņØś ņÖäņĀä ņĀ£Ļ▒░Ļ░Ć ņØ┤ļŻ©ņ¢┤ņ¦Ćņ¦Ć ņĢŖņØä Ļ▓ĮņÜ░ Ēö╝ļ¦ēņØś ņĀÉļ¦ēĒĢś ļ┤ēņ×ģņ£╝ļĪ£ ļśÉ ļŗżļźĖ ļéŁņóģ ĒśĢņä▒ņØś ņøÉņØĖņØ┤ ļÉĀ ņłś ņ׳ļŗż.
ņłśņłĀ ņżæ ļéŁņóģ Ēö╝ļ¦ē ĒīīņŚ┤ņØś ņ£Āļ¼┤Ļ░Ć ņä▒ļīĆļéŁņóģņØś ņłśņłĀņĀü ņ╣śļŻī Ļ▓░Ļ│╝ņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śļŖö ņŻ╝ņÜö ņØĖņ×ÉļĪ£ Ļ░äņŻ╝ļÉśļéś Ēśäņ×¼Ļ╣īņ¦Ć ņØ┤ņŚÉ ļö░ļźĖ ņ×¼ļ░£ ļśÉļŖö ņØīņä▒Ļ░£ņäĀ ņĀĢļÅäņØś ņ░©ņØ┤ņŚÉ ļīĆĒĢ£ Ļ░ØĻ┤ĆņĀü ņ×ÉļŻīĻ░Ć ņŚåļŗż. ļö░ļØ╝ņä£ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļ»ĖņäĖĒö╝ĒīÉņłĀņØä ĒåĄĒĢ£ ņä▒ļīĆ ļéŁņóģ ņłśņłĀ ņżæ Ēö╝ļ¦ē ĒīīņŚ┤ ņ£Āļ¼┤ņŚÉ ļö░ļźĖ ņØīņä▒ ņ¦ĆĒæ£ņØś ļ╣äĻĄÉ ļČäņäØņØä ĒåĄĒĢ┤ Ēö╝ļ¦ē ĒīīņŚ┤ ņ£Āļ¼┤Ļ░Ć ņ¦łĒÖśņØś Ļ▓ĮĻ│╝ņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņŚÉ ļīĆĒĢśņŚ¼ ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢśņśĆļŗż. ļśÉĒĢ£ ļ»ĖņäĖĒö╝ĒīÉņłĀļĪ£ ņä▒ļīĆļéŁņóģņØä ņĀ£Ļ▒░ĒĢśļŖö Ļ│╝ņĀĢņŚÉņä£ ļéŁņóģņØ┤ ĒīīņŚ┤ļÉśļŖö ļ╣łļÅäņÖĆ ĒīīņŚ┤ņŚ¼ļČĆņŚÉ ļö░ļźĖ ļéŁņóģņØś ņ×¼ļ░£ ņĀĢļÅäļź╝ ĒÖĢņØĖĒĢśĻ│Āņ×É ĒĢśņśĆļŗż.
ļīĆņāü ļ░Å ļ░®ļ▓Ģļŗ©ņØ╝ ņ¦æļÅäņØś(YIS)ņŚÉ ņØśĒĢśņŚ¼ 2004ļģä 1ņøöļČĆĒä░ 2013ļģä 12ņøöĻ╣īņ¦Ć ņä▒ļīĆļéŁņóģņ£╝ļĪ£ ļ»ĖņäĖĒö╝ĒīÉņłĀ ĻĖ░ļ▓ĢņØä ņØ┤ņÜ®ĒĢ£ ĒøäļæÉ ļ»ĖņäĖ ņłśņłĀņØä ņŗ£Ē¢ē ļ░øņĢśĻ│Ā, ņłśņłĀ ņĀäĻ│╝ ņłśņłĀ 3Ļ░£ņøö ņØ┤Ēøä ņØīņä▒Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢ£ 64ņśłņØś ņØśļ¼┤ĻĖ░ļĪØņØä ĒøäĒ¢źņĀüņ£╝ļĪ£ ļČäņäØĒĢśņśĆļŗż. ļé©ņ×É 26ļ¬ģ, ņŚ¼ņ×É 38ļ¬ģņØ┤ņŚłņ£╝ļ®░ ĒÅēĻĘĀ ņŚ░ļĀ╣ņØĆ 46.5ņäĖņśĆļŗż. ĻĖ░ļĪØ ļ»Ėļ╣äļĪ£ ņØĖĒĢ┤ ņłśņłĀ ņżæ ļéŁņóģ ĒīīņŚ┤ ņ£Āļ¼┤ļź╝ ļ¬ģĒÖĢĒ׳ ņĢī ņłś ņŚåņŚłļŹś 23ņśł, ņłśņłĀ ņżæ ļéŁņóģ Ēö╝ļ¦ē ĒīīņŚ┤ņØ┤ ļ¬ģĒÖĢĒĢśĻ▓ī ĻĖ░ņłĀļÉśņ¢┤ ņ׳ļŖö 32ņśłņÖĆ ļéŁņóģ Ēö╝ļ¦ē ĒīīņŚ┤ņØ┤ ņŚåņŚłļŹś Ļ▓āņ£╝ļĪ£ ĻĖ░ļĪØļÉ£ 9ņśłņŚÉņä£ņØś ņłĀĒøä ņ×¼ļ░£ļźĀņØä ļ╣äĻĄÉĒĢśņśĆļŗż. ļśÉĒĢ£ ļéŁņóģņØś ņĪ░ņ¦üĒĢÖņĀü ņ£ĀĒśĢ ļ░Å Ēü¼ĻĖ░ņŚÉ ļö░ļźĖ ĒīīņŚ┤ ļ░£ņāØļźĀĻ│╝ ņ×¼ļ░£ļźĀņØä ļČäņäØĒĢśņśĆņ£╝ļ®░, ņłśņłĀ ņĀäĻ│╝ ņłśņłĀ 3Ļ░£ņøö ņØ┤ĒøäņØś ņØīņä▒ ļČäņäØņØä ĒåĄĒĢ┤ ņłśņłĀ ņżæ ņä▒ļīĆ ļéŁņóģ Ēö╝ļ¦ē ĒīīņŚ┤ ņ£Āļ¼┤Ļ░Ć ņłśņłĀ Ēøä ņØīņä▒ņØś Ļ▓░Ļ│╝ņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņØä ĒÅēĻ░ĆĒĢśĻ│Āņ×É ĒĢśņśĆļŗż.
ļ¬©ļōĀ ĒÖśņ×ÉļŖö ĒśäņłśĒøäļæÉĒśäļ»ĖĻ▓Į ĒĢśņŚÉ ņłśņłĀņØä ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░ sickle knifeļĪ£ ļéŁņóģņØä ļŹ«Ļ│Ā ņ׳ļŖö ņāüĒö╝ ņÖĖņĖĪņŚÉ ļéŁņóģņØś ņĀä┬ĘĒøä ĻĖĖņØ┤ļ│┤ļŗż ļŹö ĻĖ┤ ņĀłĻ░£ļź╝ Ļ░ĆĒĢ£ Ēøä, ņāüĒö╝ĒĢś Ļ│ĄĻ░ä(subepithelial space)ņØä ĒÖĢņØĖĒĢśņśĆļŗż. ļ»ĖņäĖļ░Ģļ”¼ĻĖ░ĻĄ¼(microdissector)ļź╝ ņé¼ņÜ®ĒĢśņŚ¼ Ēö╝ļ¦ē ĒīīņŚ┤ņØ┤ ļ░£ņāØĒĢśņ¦Ć ņĢŖļÅäļĪØ ņĪ░ņŗ¼ņŖżļ¤ĮĻ▓ī ņä▒ļīĆ Ļ│Āņ£ĀņĖĄņ£╝ļĪ£ļČĆĒä░ ļéŁņóģņØä ļČäļ”¼ĒĢśņśĆļŗż. ļ░Ģļ”¼ Ļ│╝ņĀĢņŚÉņä£ ļéŁņóģ Ēö╝ļ¦ē ĒīīņŚ┤ņØ┤ ļ░£ņāØĒĢ£ Ļ▓ĮņÜ░, ņä▒ļīĆņØĖļīĆņÖĆ ņĀÉļ¦ēņØĆ ņĄ£ļīĆĒĢ£ ļ│┤ņĪ┤ĒĢśļ®┤ņä£ ļéŁņóģĒö╝ļ¦ēņØ┤ ļé©ņĢäņ׳ņ¦Ć ņĢŖļÅäļĪØ ņĄ£ļīĆĒĢ£ Ēö╝ļ¦ēņØś ņĀüņČ£(extirpation)ņØä ņŗ£ļÅäĒĢśņśĆņ£╝ļ®░ ļéŁņóģ ņĀ£Ļ▒░ Ēøä ļé©ņĢäņ׳ļŖö ņĀÉļ¦ē Ēö╝ĒīÉņØĆ ņĀ£ņ×Éļ”¼ļĪ£ ļŹ«ņ¢┤ņŻ╝ņ¢┤ ņĀÉļ¦ēņØś Ļ▓░ņåÉņØä ņĄ£ņåīĒÖöĒĢśņśĆļŗż.
ļ¬©ļōĀ ĒÖśņ×ÉļŖö ņłśņłĀ ņĀä┬ĘĒøäļĪ£ ņØīņä▒ļČäņäØņØä ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░ ļéŁņóģĒö╝ļ¦ē ĒīīņŚ┤ ņ£Āļ¼┤ņŚÉ ļö░ļźĖ ņØīņä▒ ņ¦ĆĒæ£ņØś ļ│ĆĒÖöļź╝ ļ╣äĻĄÉĒĢśņśĆļŗż. ņØīņä▒ļČäņäØņŚÉļŖö ņ▓Łņ¦ĆĻ░üņĀü ĒÅēĻ░Ć(perceptual evaluation)ļĪ£ GRBAS ņ▓ÖļÅäļź╝ ņé¼ņÜ®ĒĢśņśĆĻ│Ā, ņŻ╝Ļ┤ĆņĀüņØĖ ņØīņä▒ņØś ĒśĖņĀäņØĆ Voice Handicap Index-30(VHI-30)ņØä ņé¼ņÜ®ĒĢśņśĆļŗż. ņØīĒ¢źĒĢÖņĀü ļČäņäØņØä ņ£äĒĢ┤ CSL(computerized speech lab, model 4,500, KayPENTAX Elemetrics, Lincoln Park, NJ)ņØś MDVP(multiple dimensional voice program)ļź╝ ņé¼ņÜ®ĒĢśņśĆņ£╝ļ®░, ņŻ╝Ēīīņłśļ│ĆļÅÖņ£©(jitter), ņ¦äĒÅŁļ│ĆļÅÖņ£©(shimmer), ņ×ĪņØīņĪ░ĒÖöļ╣ä(noise to harmonic ratio), ņĄ£ņןļ░£ņä▒ņŗ£Ļ░ä(maximum phonation time, MPT) ļō▒ņØä ļ╣äĻĄÉļČäņäØĒĢśņśĆļŗż.
ņłśņłĀ ņĀä┬ĘĒøä Ļ░ü ņØīņä▒ļ│ĆņłśņØś ņ░©ņØ┤ļŖö Wilcoxon signed rank test, ņĪ░ņ¦üĒĢÖņĀü ņ£ĀĒśĢ ļ░Å Ēü¼ĻĖ░ņŚÉ ļö░ļźĖ ĒīīņŚ┤ ļ░£ņāØļźĀĻ│╝ ņ×¼ļ░£ļźĀņØś ņ░©ņØ┤ļŖö Chi-square testļź╝ ĒåĄĒĢśņŚ¼ ļČäņäØĒĢśņśĆņ£╝ļ®░, ņ£ĀņØśņłśņżĆ 0.05ņØ┤ĒĢśņØĖ Ļ▓ĮņÜ░ ĒåĄĻ│äņĀüņØĖ ņØśļ»ĖĻ░Ć ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ĒīÉļŗ©ĒĢśņśĆļŗż.
Ļ▓░ Ļ│╝ņĀäņ▓┤ 64ņśł ņżæ 41ņśłņŚÉņä£ ņłĀ ņżæ ļéŁņóģ Ēö╝ļ¦ē ĒīīņŚ┤ ņŚ¼ļČĆļź╝ ņØśļ¼┤ĻĖ░ļĪØņŚÉņä£ ĒÖĢņØĖĒĢĀ ņłś ņ׳ņŚłĻ│Ā, ņØ┤ņżæ 32ņśłņŚÉņä£ ļéŁņóģ Ēö╝ļ¦ē ĒīīņŚ┤(78%)ņØ┤ ļ░£ņāØĒĢśņśĆļŗż. ņ×¼ļ░£ņØĆ ļéŁņóģ Ēö╝ļ¦ē ĒīīņŚ┤ņØ┤ ļ░£ņāØĒĢśņ¦Ć ņĢŖņĢśļŹś 9ņśłņŚÉņä£ļŖö ņŚåņŚłĻ│Ā, Ēö╝ļ¦ē ĒīīņŚ┤ņØ┤ ņ׳ņŚłļŹś 32ņśł ņżæ 4ņśł(12.5%), Ēö╝ļ¦ē ĒīīņŚ┤ ņŚ¼ļČĆļź╝ ĒīīņĢģĒĢĀ ņłś ņŚåņŚłļŹś 23ņśł ņżæ 1ņśł(4.3%)ņŚÉņä£ ļ░£ņāØĒĢśņŚ¼ ņĀäņ▓┤ 64ļ¬ģņØś ĒÖśņ×É ņżæ 5ņśł(7.8%)ņŚÉņä£ ņ×¼ļ░£ņØ┤ ļ░£ņāØĒĢśņśĆļŗż. ļ¬©ļōĀ ĒÖśņ×ÉļŖö ņłĀ Ēøä 3Ļ░£ņøö ņ¦Ė ņÖĖļל ļ░®ļ¼ĖņØä ĒåĄĒĢ┤ ļé┤ņŗ£Ļ▓Į Ļ▓Ćņ¦ä ļ░Å ņØīņä▒Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░, ņØ┤ņŚÉ ļö░ļØ╝ ĒÖśņ×ÉņØś ņĀĢĒÖĢĒĢ£ ņ×¼ļ░£ņŗ£ĻĖ░ļŖö ĒīīņĢģĒĢśĻĖ░ ņ¢┤ļĀżņøĀļŗż.
ņĪ░ņ¦üĒĢÖņĀü ļČäņäØ Ļ▓░Ļ│╝ Ēæ£Ēö╝ņ¢æļéŁņóģņØĆ 22ņśł, ņĀÉņĢĪņĀĆļźśļéŁņóģņØĆ 33ņśłņśĆņ£╝ļ®░, 9ņśłļŖö ņĪ░ņ¦üņØś ņ¢æņØ┤ ņĀüņ¢┤ ņ¦äļŗ©ĒĢśĻĖ░ņŚÉ ļČłņČ®ļČäĒĢśņśĆļŗż. ņłśņłĀ ņżæ ļéŁņóģ Ēö╝ļ¦ē ĒīīņŚ┤ņØĆ Ēæ£Ēö╝ņ¢æļéŁņóģ 7ņśł(31.8%), ņĀÉņĢĪņĀĆļźśļéŁņóģ 20ņśł(60.6%)ņŚÉņä£ ļ░£ņāØĒĢśņŚ¼ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņśĆņ£╝ļéś(p=0.036), ņ×¼ļ░£ņØĆ Ļ░üĻ░ü 3ņśł, 2ņśłņŚÉņä£ ļ│┤Ļ│ĀļÉśņ¢┤ ļéŁņóģņØś ņĪ░ņ¦üĒĢÖņĀü ņ£ĀĒśĢņŚÉ ļö░ļźĖ ņ×¼ļ░£ļźĀņŚÉļŖö ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż(p=0.338).
ņä▒ļīĆ ļéŁņóģņØä Ēü¼ĻĖ░ņŚÉ ļö░ļØ╝ ļ¦ēņ¢æņä▒ļīĆ(membranous vocal fold)ņØś 50% ļ»Ėļ¦ī(small) ļ░Å 50% ņØ┤ņāü(large), ļæÉ Ļ░£ņØś ĻĄ░ņ£╝ļĪ£ ļéśļłäņ¢┤ ļ│æļ│Ć Ēü¼ĻĖ░ņŚÉ ļö░ļźĖ ņłśņłĀ ņżæ ļéŁņóģ Ēö╝ļ¦ē ĒīīņŚ┤ ļ░£ņāØļźĀĻ│╝ ņ×¼ļ░£ļźĀņØä ļ╣äĻĄÉ ļČäņäØĒĢśņśĆļŗż. Ēü¼ĻĖ░Ļ░Ć ņ×æņØĆ ĻĄ░ņŚÉņä£ļŖö 51ņśł ņżæ 25ņśł(49.0%), Ēü¼ĻĖ░Ļ░Ć Ēü░ ĻĄ░ņŚÉņä£ļŖö 13ņśł ņżæ 7ņśł(53.8%)ņŚÉņä£ ļéŁņóģ Ēö╝ļ¦ē ĒīīņŚ┤ņØ┤ ļ░£ņāØĒĢśņśĆņ£╝ļ®░(p=0.756), Ļ░üĻ░ü 4ņśł(7.8%), 2ņśł(15.4%)ņŚÉņä£ ņ×¼ļ░£ņØä ļ│┤ņśĆļŗż(p=0.405). ļéŁņóģņØś Ēü¼ĻĖ░Ļ░Ć Ēü┤ņłśļĪØ ņłśņłĀ ņŗ£ Ēö╝ļ¦ēņØä ļ│┤ņĀäĒĢśļ®┤ņä£ ņĀüņČ£ĒĢśĻĖ░ņŚÉ ņ¢┤ļĀżņøĆņØ┤ ņ׳ņŚłņ¦Ćļ¦ī, Ēö╝ļ¦ēĒīīņŚ┤ļ╣łļÅäļéś ņ×¼ļ░£ļźĀņŚÉņä£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż(Table 1).
Ļ│Ā ņ░░ņä▒ļīĆ ņ¢æņä▒ņĀÉļ¦ēņ¦łĒÖśņØĆ ņØīņä▒ļ│ĆĒÖöļź╝ ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢ£ ĒÖśņ×ÉņØś ņĢĮ 50%ļź╝ ņ░©ņ¦ĆĒĢśļ®░, ņä▒ļīĆļéŁņóģņØĆ ņä▒ļīĆĻ▓░ņĀł(vocal nodule) ļ░Å ņä▒ļīĆĒÅ┤ļ”Į ļŗżņØīņ£╝ļĪ£ ļåÆņØĆ ļ░£ņāØļźĀņØä ļ│┤ņØĖļŗż[8,9]. ņä▒ļīĆļéŁņóģņØĆ ĻĘ╝ļ│ĖņĀü ņ╣śļŻīļź╝ ņ£äĒĢ┤ņä£ ļīĆļČĆļČä ņłśņłĀņĀü ņĀłņĀ£Ļ░Ć ĒĢäņÜöĒĢśļ®░ ļ│æļ│ĆņØä ņĀ£Ļ▒░ĒĢśļ®┤ņä£ Ļ░ĆļŖźĒĢ£ ņĀĢņāü ņāüĒö╝ņĀÉļ¦ēĻ│╝ Ļ│Āņ£ĀņĖĄņØä ļ│┤ņĪ┤ĒĢśļŖö Ļ▓āņØ┤ ņøÉņ╣ÖņØ┤ļŗż. ļŗ©ņł£ņĀüņČ£ņłĀņØĆ ņä▒ļīĆ ļéŁņóģ ņłśņłĀņĀü ņ╣śļŻīņØś Ēæ£ņżĆņØ┤ņŚłņ£╝ļéś ņä▒ļīĆ ņĀÉļ¦ēņØś Ļ▓░ņåÉ, ņä▒ļīĆĻĄ¼(sulcus)ĒśĢņä▒, ļ░śĒØö(scarring)ĒśĢņä▒ņØä ņ┤łļלĒĢśļŖö ĒĢ£Ļ│äņĀÉņØ┤ ņ׳ņ£╝ļ®░ 3%ņØś ņ×¼ļ░£ļźĀņØ┤ ļ│┤Ļ│ĀļÉśņŚłļŗż[10,11]. ļŗ©ņł£ņĀüņČ£ņłĀņŚÉ ļ╣äĒĢ┤ ļ╣äĻĄÉņĀü Ļ░äļŗ©ĒĢ£ ļ░®ļ▓Ģņ£╝ļĪ£ ļ│┤Ļ│ĀļÉ£ ņĪ░ļīĆņłĀņØä 25ļ¬ģņØś ņä▒ļīĆļéŁņóģ ĒÖśņ×ÉņŚÉņä£ ņŗ£Ē¢ēĒĢ£ Ļ▓░Ļ│╝ ņłśņłĀ Ēøä ņØīņä▒ņ¦ĆĒæ£ņØś ņ£ĀņØśĒĢ£ Ļ░£ņäĀņØä ļ│┤ņśĆņ£╝ļ®░, 1ņśł(4%)ņŚÉņä£ ņ×¼ļ░£ņØ┤ ļ░£ņāØĒĢśņśĆļŗż[4]. ļśÉĒĢ£ 21ļ¬ģņØś ņĀÉņĢĪņĀĆļźśļéŁņóģ ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ wide-opening methodļź╝ ņŗ£Ē¢ēĒĢ£ Ļ▓░Ļ│╝ 1ņśł(4.8%)ņŚÉņä£ ņ×¼ļ░£ņØ┤ ļ░£ņāØĒĢśņŚ¼[5] ņä▒ļīĆļéŁņóģņØś ņłśņłĀņĀü ņ╣śļŻī Ēøä ņ×¼ļ░£ļźĀņØĆ 3~4.8% ņĀĢļÅäļĪ£ ļ¼ĖĒŚīņŚÉ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż. ņØ┤ļŖö ņØīņä▒ņłśņłĀ ņĀäļ¼ĖĻ░ĆļōżņØ┤ ņØ╝ļ░śņĀüņ£╝ļĪ£ ņāØĻ░üĒĢśļŖö ņä▒ļīĆļéŁņóģņØś ņ×¼ļ░£ļźĀ 10% ņłśņżĆņØ┤ļéś ļ│Ė ņŚ░ĻĄ¼ņØś ņ×¼ļ░£ļźĀ(7.8%)Ļ│╝ ļ╣äĻĄÉĒĢśņŚ¼ ļ¦żņÜ░ ļé«ņØĆ ņ×¼ļ░£ļźĀļĪ£, ņłĀņ×ÉņØś ņłśņłĀĻĖ░ņłĀņØś ĒĢÖņŖĄĻ│ĪņäĀ(learning curve)ņØä Ļ│ĀļĀżĒĢśņ¦Ć ņĢŖņØĆ ņĀÉĻ│╝ ņłśņłĀ ņĀä┬ĘĒøäņØś ņØīņä▒ļČäņäØĻ▓░Ļ│╝Ļ░Ć ņŚåļŖö ļ¦ÄņØĆ ĒÖśņ×ÉļōżņØ┤ ļČäņäØņŚÉņä£ ņĀ£ņÖĖļÉ£ Ļ▓ā ļō▒ņØ┤ ņśüĒ¢źņØä ļ»Ėņ│żņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņé¼ņÜ®ļÉ£ ļ»ĖņäĖĒö╝ĒīÉĻĖ░ļ▓ĢņØĆ ņłĀĻĖ░Ļ░Ć Ļ╣īļŗżļĪŁĻ│Ā ņ¢┤ļĀĄņ¦Ćļ¦ī, ņłśņłĀ Ēøä ņØīņä▒ņØś ĒśĖņĀäņŚÉļŖö Ļ░Ćņן ņØ┤ņāüņĀüņØĖ ļ░®ļ▓Ģņ£╝ļĪ£ ņØĖņĀĢļÉśĻ│Ā ņ׳ĻĖ░ ļĢīļ¼ĖņŚÉ ļŗżĻĖ░Ļ┤ĆņØ┤ Ļ│ĄļÅÖņ£╝ļĪ£ ļŹö ļ¦ÄņØĆ ĒÖśņ×É ņłśņØś ņłśņ¦æĻ│╝ ļČäņäØņØä ĒåĄĒĢśņŚ¼ ļ»ĖņäĖĒö╝ĒīÉĻĖ░ļ▓ĢņØä ĒÖ£ņÜ®ĒĢ£ ņä▒ļīĆ ļéŁņóģ ņĀüņČ£ņłĀņØś ĒÜ©Ļ│╝ņÖĆ ņ×¼ļ░£ļźĀņØä ļČäņäØĒĢĀ ĒĢäņÜöĻ░Ć ņ׳ļŗżĻ│Ā ņāØĻ░üļÉ£ļŗż.
ņä▒ļīĆļéŁņóģņØś Ēö╝ļ¦ēņØĆ ņä▒ļīĆņØĖļīĆņÖĆ ņĀÉļ¦ēņŚÉ Ļ░ĢĒĢśĻ▓ī ļČĆņ░®ļÉśņ¢┤ ņ׳ņ¢┤ ļ░Ģļ”¼Ļ│╝ņĀĢņŚÉņä£ Ēö╝ļ¦ē ĒīīņŚ┤ņØ┤ ņēĮĻ▓ī ļ░£ņāØĒĢĀ ņłś ņ׳ņ£╝ļ®░ ņØ┤ļŖö ņĀäņĀüņČ£ņØä ņ¢┤ļĀĄĻ▓ī ĒĢśļŖö ļīĆĒæ£ņĀü ņÜöņØĖņØ┤ļŗż. Ēæ£Ēö╝ņ¢æļéŁņóģņØĆ ļ╣äĻĄÉņĀü ļæÉĒä░ņÜ┤ ņżæņĖĄĒÄĖĒÅēņāüĒö╝(stratified squamous epithelium)ļĪ£ ļ▓ĮņØä ĒśĢņä▒ĒĢśĻ│Ā ņ׳ņ¢┤ ļéŁņóģņØä ņĀüņČ£ĒĢĀ ļĢī Ēö╝ļ¦ēņØś ļ░Ģļ”¼Ļ░Ć ņ¢┤ļĀĄņ¦Ć ņĢŖņ£╝ļ®░ ņĪ░ņ×æņŚÉļÅä ņĀĆĒĢŁņä▒ņØä Ļ░Ćņ¦ĆļŖö ļ░śļ®┤, ņĀÉņĢĪņĀĆļźśļéŁņóģņØś Ēö╝ļ¦ēņØĆ ļ¬ć Ļ░£ņØś ņäĀņāüĒö╝ņäĖĒż(glandular epithelial cell)ļōżļĪ£ ņØ┤ļŻ©ņ¢┤ņĀĖ ĻĘĖ ļ▓ĮņØ┤ ļ¦żņÜ░ ņ¢ćĻ│Ā ņĢĮĒĢśņŚ¼ ļ░Ģļ”¼ĒĢĀ ļĢī ņēĮĻ▓ī ĒīīņŚ┤ļÉĀ ņłś ņ׳ļŗż[12,13]. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļÅä Ēæ£Ēö╝ņ¢æļéŁņóģĻ│╝ ļ╣äĻĄÉĒĢ┤ ņĀÉņĢĪņĀĆļźśļéŁņóģņŚÉņä£ ņ£ĀņØśĒĢśĻ▓ī ļåÆņØĆ ļéŁņóģ Ēö╝ļ¦ē ĒīīņŚ┤ņØ┤ ĒÖĢņØĖļÉśņŚłļŗż. ĒĢśņ¦Ćļ¦ī ņ×¼ļ░£ļźĀņŚÉļŖö Ēæ£Ēö╝ņ¢æļéŁņóģĻ│╝ ņĀÉņĢĪņĀĆļźśļéŁņóģ Ļ░äņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ļ¦ēņ¢æņä▒ļīĆ ĻĖĖņØ┤ņØś 50%ļź╝ ĻĖ░ņżĆņ£╝ļĪ£ small, largeļæÉ ĻĄ░ņ£╝ļĪ£ ļéśļłäņ¢┤ ļČäņäØĒĢśņśĆņ£╝ļéś ļéŁņóģņØś Ēü¼ĻĖ░ņŚÉ ļö░ļźĖ Ēö╝ļ¦ēĒīīņŚ┤ļźĀĻ│╝ ņ×¼ļ░£ļźĀņŚÉļŖö Ļ░üĻ░ü ņ░©ņØ┤Ļ░Ć ņŚåļŖö Ļ▓āņ£╝ļĪ£ ĒÖĢņØĖļÉśņŚłļŗż.
ņłśņłĀ ņżæ ļéŁņóģĒö╝ļ¦ēĒīīņŚ┤ņØ┤ ņØīņä▒ņ¦ĆĒæ£ņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņØä GRBAS, VHI-30, MPT, jitter, shimmer, NHRņØś ļ╣äĻĄÉļĪ£ ĒÅēĻ░ĆĒĢśņśĆņ£╝ļ®░, ņłĀ ņżæ ļéŁņóģ ĒīīņŚ┤ ņŚ¼ļČĆņŚÉ Ļ┤ĆĻ│äņŚåņØ┤ ļ¬©ļōĀ ĒĢŁļ¬®ņŚÉņä£ ņłĀ Ēøä Ļ░£ņäĀņØä ļ│┤ņśĆļŗż. ļéŁņóģ Ēö╝ļ¦ē ĒīīņŚ┤ ņ£Āļ¼┤Ļ░Ć ņä▒ļīĆļéŁņóģņØś ņłśņłĀņĀü ņ╣śļŻī Ļ▓░Ļ│╝ņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śļŖö ņŻ╝ņÜö ņØĖņ×ÉļĪ£ Ļ░äņŻ╝ļÉśļéś ĻĖłļ▓ł ņŚ░ĻĄ¼ņŚÉņä£ ņØ┤ņŚÉ ļö░ļźĖ ņłĀ Ēøä ņØīņä▒Ļ▓░Ļ│╝ņŚÉ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ņØ┤ļŖö Burns ļō▒[6]ņŚÉ ņØśĒĢ£ ļéŁņóģ ĒīīņŚ┤ ņŚ¼ļČĆņÖĆ Ļ┤ĆĻ│ä ņŚåņØ┤ ņłśņłĀ Ēøä ņØīņä▒ņØ┤ ĒśĖņĀäļÉśņŚłļŗżļŖö ļ│┤Ļ│ĀņÖĆ ņØ╝ņ╣śĒĢśļŖö Ļ▓āņ£╝ļĪ£, ņłśņłĀ ņżæ ļéŁņóģĒö╝ļ¦ē ĒīīņŚ┤ņØ┤ ļ░£ņāØĒĢśļŹöļØ╝ļÅä ņä▒ļīĆņØĖļīĆņÖĆ ņĀĢņāü ņĀÉļ¦ēņØä ņĄ£ļīĆĒĢ£ ļ│┤ņĀäĒĢśļ®┤ņä£ ļéŁņóģņØś ļ▓ĮņØä ņĪ░ņŗ¼ņŖżļ¤ĮĻ▓ī Ļ░ĆļŖźĒĢ£ ļ¬©ļæÉ ņĀ£Ļ▒░ĒĢśļŖö ņłĀņŗØņØ┤ ņØīņä▒Ļ░£ņäĀņŚÉ ņ£ĀņÜ®ĒĢ£ ņłĀņŗØņ×äņØä ņØśļ»ĖĒĢ£ļŗżĻ│Ā ĒĢ┤ņäØĒĢĀ ņłś ņ׳Ļ▓Āļŗż. ļö░ļØ╝ņä£ ņä▒ļīĆļéŁņóģņØś ņłśņłĀ ņŗ£ņŚÉļŖö Ēö╝ļ¦ēņØś ņē¼ņÜ┤ ĒīīņŚ┤ņØä ņśłņāüĒĢśĻ│Ā ļéŁņóģ Ēö╝ļ¦ēņØś ĒīīņŚ┤ņØä ņĄ£ļīĆĒĢ£ Ēö╝ĒĢśĻĖ░ ņ£äĒĢ┤ņä£ ļ»ĖņäĖĻ▓Ėņ×É(microforcep)ļĪ£ Ēö╝ļ¦ēņØä ņ¦üņĀæņĀüņ£╝ļĪ£ ņ×Īņ¦Ć ņĢŖņ£╝ļ®░, ļ░Ģļ”¼ Ļ│╝ņĀĢņŚÉņä£ ņāüĒö╝ĒĢś Ļ│ĄĻ░äĻ│╝ Ēö╝ļ¦ēĻ│╝ Ļ│Āņ£ĀņĖĄ ņé¼ņØ┤ņØś Ļ│ĄĻ░äņØä ļ¬ģĒÖĢĒ׳ ĒÖĢņØĖĒĢśļĀżļŖö ļģĖļĀźņØ┤ ĒĢäņÜöĒĢśļŗż. ĻĘĖļ¤╝ņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ļ░Ģļ”¼ Ļ│╝ņĀĢņŚÉņä£ ļéŁņóģ Ēö╝ļ¦ē ĒīīņŚ┤ņØ┤ ļ░£ņāØĒĢ£ļŗżļ®┤ Ļ░ĆļŖźĒĢ£ ņäĖņŗ¼ĒĢ£ ņĪ░ņ×æņØä ĒåĄĒĢ┤ ņÖäņĀä ņĀüņČ£ņØä ĒĢśļÅäļĪØ ĒĢ┤ņĢ╝ ĒĢ£ļŗż.
Ļ▓░ ļĪĀļ»ĖņäĖĒö╝ĒīÉĻĖ░ļ▓ĢņØä ĒÖ£ņÜ®ĒĢ£ ņä▒ļīĆļéŁņóģņĀ£Ļ▒░ņłĀ Ļ│╝ņĀĢ ņżæņŚÉ ļéŁņóģņØś Ēö╝ļ¦ēĒīīņŚ┤ņØĆ ĒØöĒĢśĻ▓ī (78%)ļ░£ņāØĒĢśņ¦Ćļ¦ī, ļéŁņóģņØś ņ×¼ļ░£ņØĆ 7.8%ļĪ£ ņāüļīĆņĀüņ£╝ļĪ£ ĒØöĒĢśņ¦Ć ņĢŖņØīņØä ĒÖĢņØĖĒĢĀ ņłś ņ׳ņŚłļŗż. Ēæ£Ēö╝ņ¢æļéŁņóģņŚÉ ļ╣äĻĄÉĒĢśņŚ¼ ņĀÉņĢĪņĀĆļźśļéŁņóģņØś Ļ▓ĮņÜ░ ņłśņłĀ ņżæ Ēö╝ļ¦ēĒīīņŚ┤ņØ┤ ļŹö ņēĮĻ▓ī ļ░£ņāØĒĢśņ¦Ćļ¦ī ņłśņłĀ Ēøä ņ×¼ļ░£ļźĀņŚÉļŖö ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż. ļśÉĒĢ£ ļ»ĖņäĖĒö╝ĒīÉĻĖ░ļ▓ĢņØä ĒÖ£ņÜ®ĒĢ£ ņłśņłĀ Ļ▓░Ļ│╝ ļéŁņóģ ĒīīņŚ┤ ņŚ¼ļČĆņÖĆ Ļ┤ĆĻ│ä ņŚåņØ┤ ņłśņłĀ Ēøä ņØīņä▒ Ļ░£ņäĀņØś ĒÜ©Ļ│╝ļź╝ ļ│┤ņśĆļŗż. ņóģĒĢ®ĒĢśņŚ¼ ļ»ĖņäĖĒö╝ĒīÉĻĖ░ļ▓ĢņØä ĒÖ£ņÜ®ĒĢ£ ņä▒ļīĆļéŁņóģņĀ£Ļ▒░ņłĀ ņżæ ļéŁņóģ ĒīīņŚ┤ņØś Ļ░ĆļŖźņä▒ņØ┤ ļåÆņ¦Ćļ¦ī ņä▒ļīĆņĀÉļ¦ēĻ│╝ Ļ│Āņ£ĀņĖĄņØä ņĄ£ļīĆĒĢ£ ļ│┤ņĀäĒĢśļ®┤ņä£ ļéŁņóģ Ēö╝ļ¦ēņØä ņĪ░ņŗ¼ņŖżļ¤ĮĻ▓ī ņĀ£Ļ▒░ĒĢ£ļŗżļ®┤ ņłĀ Ēøä ņóŗņØĆ ņØīņä▒Ļ▓░Ļ│╝ņÖĆ ļé«ņØĆ ņ×¼ļ░£ļźĀņØä ĻĖ░ļīĆĒĢĀ ņłś ņ׳Ļ▓Āļŗż.
Figure┬Ā1.Preoperative and postoperative voice outcomes according to the intraoperative rupture of cyst. Postoperative voice outcomes improved regardless of cyst rupture during microdissection. MPT : maximum phonation time, NHR : noise-to-harmonic ratio, GRBAS : grade of hoarseness, roughness, breathiness, asthenia, and strain, VHI : voice handicap index. 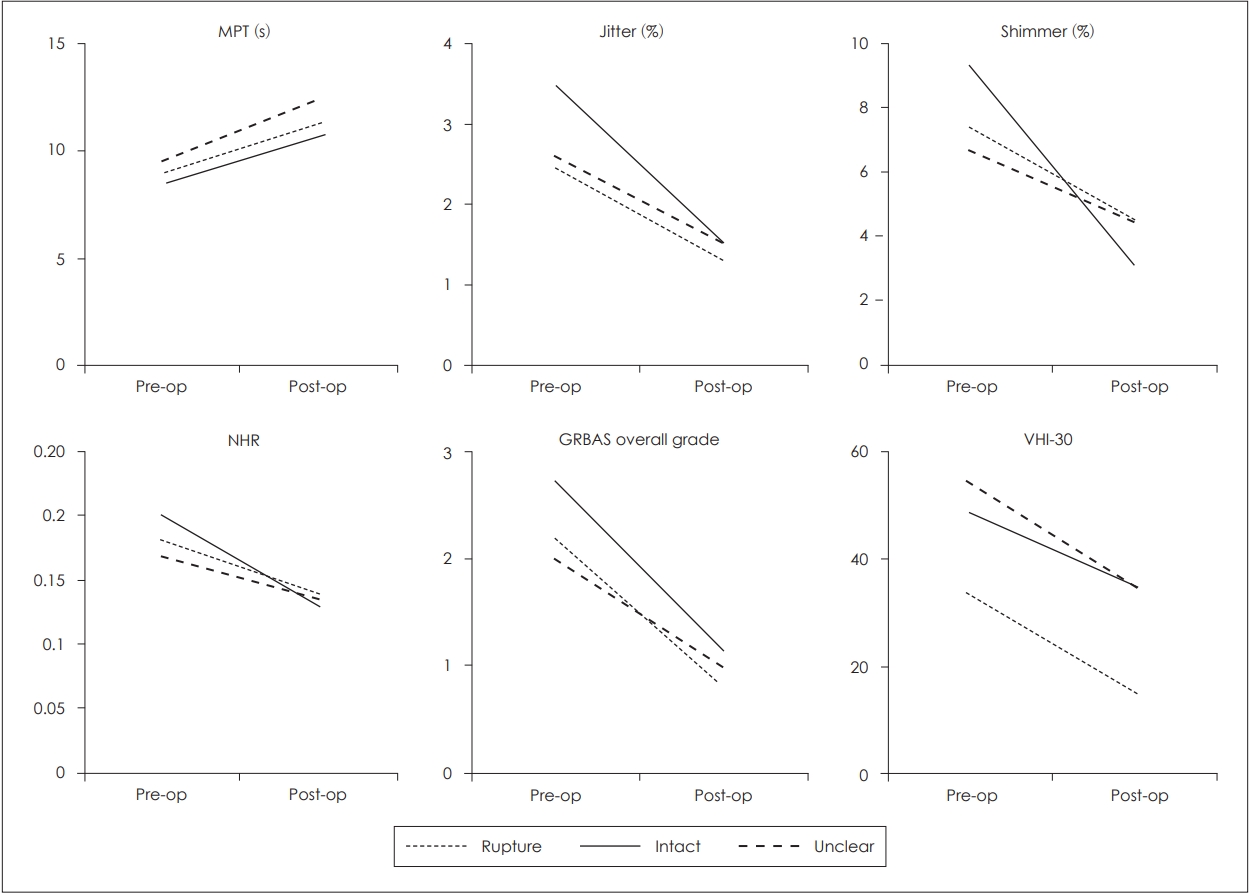
Table┬Ā1.Intraoperative rupture of cyst and postoperative recurrence according to size and pathological type
Table┬Ā2.Analysis of voice outcomes before and 3 month after surgery according to the intraoperative rupture of cyst by Wilcoxon signed rank test REFERENCES1. Martins RH, Santana MF, Tavares EL. Vocal cysts: clinical, endoscopic, and surgical aspects. J Voice 2011;25(1):107-10.
2. Monday LA, Cornut G, Bouchayer M, Roch JB, Loire R. Diagnosis and treatment of intracordal cysts. J Otolaryngol 1981;10(5):363-70.
3. Hirano M, Yoshida T, Hirade Y, Sanada T. Improved surgical technique for epidermoid cysts of the vocal fold. Ann Otol Rhinol Laryngol 1989;98(10):791-5.
4. Hsu CM, Armas GL, Su CY. Marsupialization of vocal fold retention cysts: voice assessment and surgical outcomes. Ann Otol Rhinol Laryngol 2009;118(4):270-5.
5. Chang HP, Chang SY. An alternative surgical procedure for the treatment of vocal fold retention cyst. Otolaryngol Head Neck Surg 2003;128(4):470-7.
6. Burns JA, Hillman RE, Stadelman-Cohen T, Zeitels SM. Phonomicrosurgical treatment of intracordal vocal-fold cysts in singers. Laryngoscope 2009;119(2):419-22.
7. Stankovic P, Vasic M, Djukic V, Janosevic L, Vukasinovic M. Vocal fold masses removal: The sub epithelial micro flap technique. Acta Chirurgica Iugoslavica 2008;55(4):43-7.
8. Johns MM. Update on the etiology, diagnosis, and treatment of vocal fold nodules, polyps, and cysts. Curr Opin Otolaryngol Head Neck Surg 2003;11(6):456-61.
9. Roy N, Merrill RM, Gray SD, Smith EM. Voice disorders in the general population: prevalence, risk factors, and occupational impact. Laryngoscope 2005;115(11):1988-95.
10. Monday LA, Cornut G, Bouchayer M, Roch JB. Epidermoid cysts of the vocal cords. Ann Otol Rhinol Laryngol 1983;92(2 Pt 1):124-7.
|
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||