예기치 못한 후두 입구 협착으로 인한 환기 부전 상황에서의 비디오 후두경의 유용성 1예
A Case of Successful Use of C-MACⓇ Video Laryngoscope in ‘Cannot Ventilate’ Situation Due to Unexpected Severe Narrowing of Laryngeal Inlet
Article information
Trans Abstract
Although many factors associated with difficult intubation have been known, predictors of difficult mask ventilation are not well known. We experienced a case of nearly complete airway obstruction following usual anesthetic induction which needed various emergency treatments. The patient had a preoperative diagnosis of contact granuloma of right posterior vocal cord and bilateral vocal cord palsy but later was found out as invasive laryngeal cancer. Upon the surgical field of view, both vocal cords were showing significantly thickened and fixated appearance and was considered as in the critical narrowing state with the potential of complete obstruction. Using C-MACⓇ video laryngoscope we were able to see the narrowed vocal cord and choose proper size of endo-tracheal tube. Consequently, intubation was successfully done and operation was conducted. From this case, we have lessons that physicians should examine the patient’s airway more carefully in case of laryngeal mass and prepare emergency measures.
서 론
어려운 기도라 함은 기관내삽관이 어려운 경우뿐만 아니라, 삽관 전 환기 단계에서의 어려운 경우를 포괄하는 개념으로 정의되고 있다. 어떤 경우든지 어려운 기도 문제는 적절한 대응을 하지 않으면 심각한 저산소성 손상을 유발 할 수 있으므로 사전 기도 평가를 통해서 필요한 준비를 잘 할 필요가 있다. 어려운 기관내삽관의 예측인자들로서는 하악의 여유 공간을 평가하는 Mallampati 분류, 턱에서 갑상연골의 상부 방패패임까지의 길이(Thyro-mental distance), 환추 후두 관절(atlanto-occipital joint)의 운동범위 등을 포함한 인자들이 알려져 있으나, 환기의 심각한 장애가 발생하는 빈도는 더 적을 뿐만 아니라, 예측 인자들에 대해서도 충분히 알려져 있지 않다[1,2]. 본 사례는 성대 병변의 환기장애 가능성을 예측하지 못했던 상황에서 환기 불가능 및 삽관의 심한 장애를 보였던 사례로서 이비인후과의와 마취과의의 긴밀한 상호 정보 교류를 통해 사전에 발생 가능한 위험을 미리 예측하고 준비할 것을 교훈하는 사례이다.
증 례
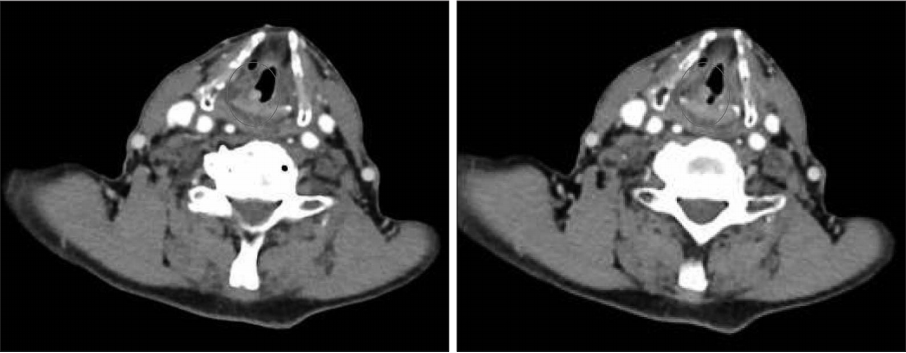
87세 남자 환자(155 cm, 42 kg)가 5일 전부터 발생한 애성, 호흡곤란을 주소로 내원하였다. 환자는 5년 전 후두암을 진단받고 방사선 치료 후 완치 판정 받은 과거력 있는 분으로, 그 후로도 재발성 성대문 밑 용종으로 두 차례 후두미세수술을 시행 받았다. 내원 6개월 전에는 호흡곤란 증상으로 응급 기관 절개술 및 후두미세수술을 시행 받은 후 회복된 적이 있었다. 이번 수술 전 시행한 후두경 검사 상 우측 성대 후방에 종괴와 양측 성대마비가 관찰되고 있었고 목 컴퓨터 단층촬영에서도 심각한 기도 폐쇄를 일으킬 만한 구조는 보이지 않았다(Fig. 1). 3일간 입원하면서 스테로이드 치료를 시행하였으며, 수술 전 양측 성대 마비와 우측 후방 성대문 종괴 진단 하에 레이저 성대절제술을 시행하기로 하였다. 수술 전까지 병실에서 호흡곤란 증상 없었고 경비 산소 2 L/min 투여 시 산소포화도 98% 이상으로 유지되었다.
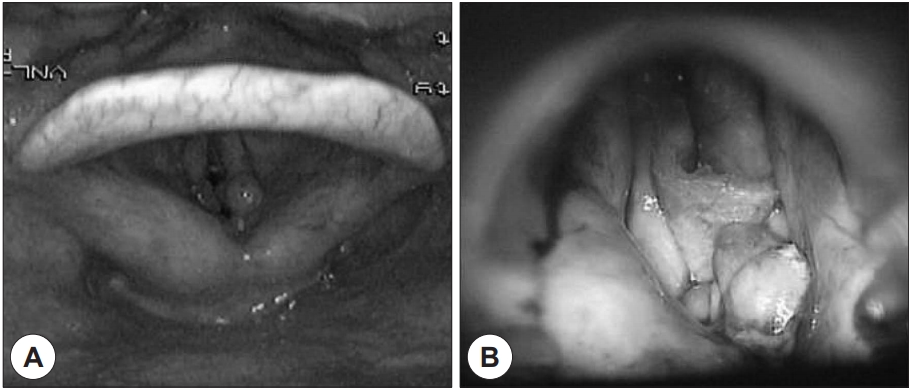
수술방에 입실하였을 때도 자발호흡 양호한 상태로 산소 투여 없이도 산소포화도 98% 이상 유지되고 있었으며 애성이외의 불편한 증상은 없었다. 마취 전, 외관상으로 호흡곤란 같은 특별한 문제가 없어 보여 각성하 기관내삽관(awake intubation)을 하기 보다는 일반적인 마취 유도 후 기관내삽관을 하기로 결정하였다. 전산소화를 3분 이상 충분히 시행하였고 propofol 2 mg/kg, cisatracurium 0.2 mg/kg 및 remifentanil 0.05 mcg/kg/min 정주하면서 마취 유도를 시작하였는데, 20초 정도 경과 후 자발호흡이 사라지면서 마스크를 이용한 조절호흡을 시작하였으나 전혀 환기가 되지 않아 경구기도유지기(oral airway)를 넣고 마취과 의사 2인에 의한 최대 환기 노력에도 역시 환기가 되지 않았다. 이러한 최대한의 기도확보 노력을 통해서도 환기가 되지 않는 것으로 보아 성대 수준의 기도 폐쇄가 있는 것으로 판단되었다. 이에 비디오 후두경(C-MACⓇ, Karl-Storz, Tuttlingen, Germany)을 보면서 내경 5.5 mm 레이저 튜브(Laser-ShieldⓇ, Medtronic, Minneapolis, U.S.A)를 넣으려고 했으나 성문부에서 저항이 느껴지면서 들어가지 않았다. 이어서 작은 사이즈의 커프 있는 내경 4.5 mm 일반 기관 내 튜브로 시도하였으나 들어가지 않았다. 양측 성대의 상당한 협착 상태가 있는 것으로 판단되었으며(Fig. 2), 이에 기관 내 튜브 삽입은 되지 않더라도 비디오 후두경하에서 튜브를 성대의 약간 벌어진 틈 상부에 위치시키고 100% 산소를 불어넣는 노력을 하면서 말초산소포화도를 95~96%로 유지 시킬 수 있었다. 이후 커프 없는 내경 4.5 mm의 일반 기관 내 튜브 삽입을 시도하여 성공하였으며 이후는 말초산소 포화도 100%로 유지될 수 있었고, 외과의는 레이저 수술의 필요성 및 병변의 심각성 등을 감안하여 기관 절개를 시행하였고 이후 우측 성대 종괴 제거, 우측 후방 성대 절제술 및 앞 맞교차(anterior commissure) 절개 등을 시행하였다. 수술 후 조직검사 상 종괴도 편평 상피 세포 암이었으며, 절제된 성대 조직 역시 암성 침윤이 발견되었다.
고 찰
어려운 기도 상황의 위험을 최소화하기 위한 전략으로는 수술 전 평가를 통해 위험요소를 찾고 그에 맞게 적절한 대응 방안 계획을 세우는 것이 추천되고 있다[1,3]. 이비인후과 환자들 중 기도의 부분적인 폐쇄가 의심되는 환자들 중에서 일부는 일반적인 마취 유도에 의해 자발호흡이 없어지면, 환기도 되지 않는 ‘cannot ventilate, cannot intubate.’ 상황이 될 수 있다는 것이 알려져 있다[4,5]. 그러나 본 환자는 입원 후 안정 및 스테로이드 요법을 통해 호흡곤란 증상이 사라져 앙와위에서 호흡에 문제가 없었을 뿐 아니라, 후두의 종괴도 그다지 심한 폐쇄 소견을 보이지는 않고 있었다. 양측성 성대 마비 또한 급성의 문제라기보다는 다소 만성적이면서, 심한 폐쇄를 동반한 것으로 여겨지지는 않았다. 이런 요인들이 본 환자에서 심각한 문제의 발생 가능성을 충분히 인식하지 못한 계기가 되었다고 생각된다. 그러나 수술 시야에서의 소견과 수술 후 조직검사 결과를 통해 볼 때, 암성 조직 침윤, 부종 등에 의해 양측성대의 움직임이 매우 저하되어 있었을 뿐 아니라, 성문부 협착도 임계치에 가까운 정도였다고 판단되었으며, 자발호흡이 사라지는 순간 마취 후 일반적인 환기 유지 방법으로는 불가능 할 수도 있는 위험성이 내포되어 있었던 환자라고 생각되었다.
본 사례를 통해 얻을 수 있는 주요 교훈은 다음과 같다. 마취 유도 전, 수술대 위 앙와위에서 자발호흡에 아무런 곤란한 소견을 보이지 않았던 환자가 마취 유도제 투여 후 자발호흡이 없어지면서 마스크를 이용한 환기가 되지 않을 수 있음을 알 수 있었다. 그 추정 기전으로서는 마취 유도 후 환자의 후두 직경을 유지하는데 관여하는 근육들에 대해서 근이완제를 포함한 마취유도에 사용된 약물들의 직접적 이완 작용 및 뇌간 신경 핵들의 억제를 통한 간접적 이완효과 등이 의심되고 있다[4]. 따라서 이처럼 잠재적 수준의 심각한 폐쇄가 의심되는 환자를 마취하는 경우는, 각성하 기관지내시경을 이용한 삽관을 하거나, 혹은 환자의 고통을 좀 줄이면서 호흡기능은 덜 억제하는 dexmedetomidine이나 소량의 ketamine 같은 약제를 사용하면서 근이완제는 사용하지 않고 마취유도를 시행하는 것도 한 방법이라고 생각된다[6-8]. 한편 본 사례에서와 같이 비디오 후두경의 도움을 받아 어느 정도의 환기와 산소화가 유지되는 상황에서라면, 다음과 같은 세 가지 추가적인 대응방안도 가능하다고 생각된다. 첫째, 최근 개발된 sugammadex는 2~3분 내에 rocuronium 같은 스테로이드 환 구조를 갖는 근이완제의 효과를 역전시킬 수 있는 신개념의 근이완 역전제 라는 점을 활용하여 근이완을 역전시킨 후 위에 언급한 방법들로 이행해 갈 수 있을 것이다[9]. 둘째, sugammadex가 없는 경우라도, 산소화 유지가 되는 상태라면 기관 절개를 시행할 수 있는 시간 확보가 가능하다고 생각된다. 셋째, 산소화 상태가 유지되는 상태라면 전통적인 근이완 역전제를 충분히 투여함으로써 좀 지체된 시점에라도 자발호흡을 살린 후 기관지 내시경을 이용한 경비 삽관도 가능하다고 생각된다.
이번 사례에서 C-MACⓇ과 같은 비디오 후두경을 이용하여 좁아진 성대 상부에 적당한 크기의 기관 내 튜브를 위치시키고, 산소화와 어느 정도의 환기를 유지할 수 있었다. 이를 통해 시간적 여유를 갖고 커프 없는 튜브를 가져와서 삽관 할 수 있는 시간적 여유를 확보할 수 있었다. 또한 비디오 후두경을 통해 후두의 상황을 보면서 상호 의사소통을 하는데도 도움이 되었다. 최신 기술의 하나로 개발된 비디오 후두경은 후두경 끝에 프리즘 원리의 렌즈와 소형화된 디지털 카메라가 장착되어 있어 보기 어려운 상부의 후두에 대해 확대 및 고해상도의 시야를 제공해주고 있어(Fig. 3) 이를 유용하게 사용할 수 있는 여러 적응증에 대한 연구가 많이 진행되고 있다[10,11]. Aziz 등은 정규 수술 혹은 시술을 받는 30,664명의 환자들에 대해 어려운 기관내삽관 예측 인자들을 평가한 후 300명의 잠재적 어려운 기도 환자들을 선별하였다. 다양한 정도의 어려운 기도 환자들로 구성된 선별군을 다시 이중맹검법에 의해 보편적 후두경 사용군과 C-MACⓇ 사용군으로 나누고, 다양한 정도의 숙련자들에 의해 삽관 성공률과 합병증들을 조사하였다. 1차 시도시의 성공률에 있어서 93% 대 84%로 두 군간의 유의한 차이를 보였을 뿐 아니라, 삽관에 소요된 시간, 삽관 시 성대 노출 정도 등에서도 유의한 차이를 보였다[11]. 최근 유럽의 어려운 기도 관련 전문가 단체에서는 어려운 기도 상황에서의 관련 지침을 제시하면서, 효과가 적은 반복적인 시도를 통해 상황이 악화되는 것을 중대한 불량 예후 인자로 지적하면서 초반에 비디오 후두경 같은 효율성 높은 기구를 적극 사용할 것을 권장하고 있다[3]. 본 사례에서도 임상적 상황에 대한 빠른 판단과 함께 비디오 후두경의 조기 사용으로 산소포화도 유지를 통한 시간적 여유가 확보되었으므로, 이후 몇 가지 효율적인 추가 대응과 처치들이 가능하게 되었다.

Comparison of two kinds of intubation devices. A : C-MACⓇ video laryngoscope with #4 Macintosh blade (located at left) has a longer and more curved tip with a brighter and wider light source than the conventional direct laryngoscope with #4 Macintosh blade (located at right). B : C-MACⓇ video laryngoscope image quality make an improved exposure of anatomical structures possible (excerpted from the web site of the company).
한편 본 사례와 같은 후두 종양 환자들에 있어서 보다 객관적이고 정량적인 사전 평가를 통해서 각 상태에 맞게 체계적인 대응방안을 미리 마련하는 것이, 긴급하고 중요한 판단이 많이 요구되는 이런 문제 상황에서 매우 중요하다고 생각된다. 이런 연구가 많지 않지만, Moorthy 등은 후두 종양 환자들 801명에 대한 10년간의 후향적 분석을 시도하였다[12]. 수술 전 병력, 신체 검사, 영상의학적 검사, 간접 후두경 검사 및 기관지 내시경적 검사 등을 시행하였다. 또한 기능적 변화의 상태를 평가하기 위해 호흡기 유속-용적 곡선(flow-volume curve)의 평가를 통한 협착 정도 파악 및 동맥혈 가스 검사 등을 시행하였다. 이런 결과와 함께, 후두 종양 병변의 상태와 크기 등을 최종 평가 요인으로 넣어서, 종합적으로 위험 수준을 분류하는 기준을 세울 수 있었고, 각각에 따라 적절한 마취 관리 방법을 고안하고, 관리 방침으로 삼았을 때 응급 상황 발생의 빈도를 줄일 수 있었고, 종괴의 출혈, 기도의 소실(lost airway) 같은 합병증들을 유의하게 줄일 수 있었다고 보고하였다. 제시된 관리 방안들 중 본 사례에 대해서도 동일하게 적용되는 것으로서 환자의 수술 전 경과 상 어느 정도 유의한 상기도 폐쇄가 있다고 생각되는 경우는 이비인후과의가 마취통증의학과에 미리 고지하고 상호 토의를 통해 몇 가지 안전한 방안을 마련해두는 프로토콜을 확립해두는 것이 필요하다고 생각하였다. 결론적으로 본 사례를 통해 최근 대두된 비디오 후두경을 조기 동원할 필요가 있다는 것, 적절한 직경의 튜브를 선택할 수 있게 여러 크기의 기관 내 튜브를 준비해둘 필요가 있다는 것, 그리고 이런 예측 불허의 요소가 많은 상황에 대해 환자측에도 충분한 사전 설명과 위험성에 대한 동의 절차 등이 필요하다는 것을 알게 되었다.
Acknowledgements
본 논문은 강봉진의 2016년도 단국대학병원 교수 연구 지원비의 도움을 받고 제작되었습니다.