ņä£ ļĪĀ
ņĀ£ 4ĒśĢ ņāłņŚ┤ļéŁņóģ(Fourth branchial cleft cyst)ņØĆ 1ĒśĢ, 2ĒśĢņŚÉ ļ╣äĒĢ┤ ļō£ļ¼╝Ļ▓ī ļ░£ņāØĒĢśļŖö ņäĀņ▓£ņä▒ Ļ▓ĮļČĆ ļéŁņóģņØ┤ļŗż. ļ░£ņāØņ£©ņØ┤ ļé«Ļ│Ā ņåīņĢäņŚÉņä£ ĒśĖļ░£ĒĢśļŖö Ļ┤ĆĻ│äļĪ£ ņåīņĢäĻ│╝ņŚÉņä£ ĒÖöļåŹņä▒ Ļ░æņāüņäĀņŚ╝ņØ┤ļéś Ļ▓ĮļČĆ ļåŹņ¢æ ļō▒ņ£╝ļĪ£ ņ¦äļŗ©ļÉśņŚłļŗżĻ░Ć ņ×¼ļ░£ļÉśļ®┤ņä£ ņ¦äļŗ©ļÉśļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņĢä ņ▓½ ņ”Øņāü ļ░£Ēśä Ēøä ņ¦äļŗ©ļÉśĻĖ░ Ļ╣īņ¦Ć ļ¦ÄņØĆ ņŗ£Ļ░äņØ┤ ņåīņÜöļÉ£ļŗż[1,2]. ļśÉĒĢ£ ĻĘĖ Ļ│╝ņĀĢņŚÉņä£ ņłś ņ░©ļĪĆ Ļ▓ĮļČĆ ņĀłĻ░£ ļ░Å ļ░░ļåŹ(Incision and drainage, I&D)ņØä ņŗ£Ē¢ēĒĢśĻĖ░ļÅä ĒĢ£ļŗż. ņĀ£ 4ĒśĢ ņāłņŚ┤ļéŁņóģņØś ļłäĻ│Ą Ļ▓ĮļĪ£ļŖö ņŻ╝ļ│ĆņØś ņŻ╝ņÜö ĒśłĻ┤Ć, ņŗĀĻ▓Į ļō▒Ļ│╝ ņØĖņĀæĒĢśņŚ¼ ļ│Ąņ×ĪĒĢśĻ▓ī ņ¢ĮĒśĆ ņ׳ņ¢┤ ņłśņłĀņĀü ņ╣śļŻīļź╝ ĒåĄĒĢ£ ņÖäņĀä ņĀłņĀ£ļŖö ņ¢┤ļĀżņÜ┤ Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄĻ│Ā ņÖäņĀä ņĀłņĀ£ļź╝ ĒĢśļŹöļØ╝Ļ│Ā ĒĢ®ļ│æņ”ØņØä ņ£Āļ░£ĒĢ£ Ļ░ĆļŖźņä▒ņØ┤ ļåÆņĢäņ¦äļŗż[3]. ņØ┤ļ¤¼ĒĢ£ ņłśņłĀņĀü ņ╣śļŻīņØś ļČĆļŗ┤ņ£╝ļĪ£ ņØĖĒĢśņŚ¼ ņĄ£ĻĘ╝ņŚÉļŖö ņłśņłĀņØä ĒåĄĒĢ£ ņÖäņĀä ņĀłņĀ£ļ│┤ļŗżļŖö ĒśäņłśĒøäļæÉĻ▓Į(Suspension laryngoscope)ņØä ĒåĄĒĢ┤ ņØ┤ņāüņÖĆ ļłäĻ│Ą(Pyriform sinus fistula)ņØä ĒÖĢņØĖĒĢśĻ│Ā ļłäĻ│ĄņØś ņ×ģĻĄ¼ļź╝ ĒÅÉņćäĒĢśļŖö ņłśņłĀņØ┤ Ēæ£ņżĆ ņ╣śļŻīļ▓Ģņ£╝ļĪ£ ņ×Éļ”¼ņ×ĪĻ│Ā ņ׳ļŗż[4-6]. ļłäĻ│ĄņØś ĒÅÉņćä ļ░®ļ▓ĢņØĆ Ēü¼Ļ▓ī ĒÖöĒĢÖ ņåīņ×æņłĀ(Chemical cauterization)Ļ│╝ ņĀäĻĖ░ ņåīņ×æņłĀ(Electrocauterization)ņØ┤ ņ׳ņ£╝ļ®░ ĒÖöĒĢÖ ņåīņ×æņłĀņØĆ ņŻ╝ļĪ£ ņé░ņä▒ ļ¼╝ņ¦łņØĖ Trichloroacetic acid(TCA)ļź╝ ņé¼ņÜ®ĒĢśņŚ¼ ņŗ£Ē¢ēĒĢśļ®░ ņĀäĻĖ░ ņåīņ×æņłĀņØĆ ņĀäĻĖ░ ņåīņ×æĻĖ░(Bovie) ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņØ┤ļŻ©ņ¢┤ņ¦äļŗż. ĒÖöĒĢÖ ņåīņ×æņłĀņØś ņןņĀÉņØĆ ļłäĻ│Ą ņ×ģĻĄ¼ņŚÉ TCAļź╝ ņĀÉņĀüĒĢśņśĆņØä ļĢī ļłäĻ│ĄņØś Ļ▓ĮļĪ£ļź╝ ļö░ļØ╝ ņĢĮļ¼╝ņØ┤ ņØ┤ļÅÖĒĢśļ»ĆļĪ£ ļŗ©ņł£Ē׳ ļłäĻ│Ą ņ×ģĻĄ¼ļź╝ ĒÅÉņćäĒĢśļŖö ļ░®ļ▓Ģļ│┤ļŗżļŖö ĒÜ©Ļ│╝ņĀüņØ┤ļŗż[7]. ņĀäĻĖ░ ņåīņ×æņłĀņØĆ ļłäĻ│ĄņØś Ļ▓ĮļĪ£ļź╝ ļö░ļØ╝ ĒÅÉņćäĒĢśļŖö ļ░®ļ▓ĢņØĆ ņĢäļŗłņ¦Ćļ¦ī ĒÖöĒĢÖ ņåīņ×æņłĀņŚÉ ļ╣äĒĢ┤ ļłäĻ│Ą ņ×ģĻĄ¼ļź╝ ĒÅÉņćäĒĢśļŖö ĒÜ©Ļ│╝ļŖö Ēü¼ļŗż. ļ│Ė ņĀĆņ×ÉļōżņØĆ ņĀ£ 4ĒśĢ ņāłņŚ┤ļéŁņóģņ£╝ļĪ£ ņ¦äļŗ©ļÉ£ ĒÖśņ×ÉļōżņØś ņ╣śļŻīļĪ£ ĒÖöĒĢÖ ņåīņ×æņłĀĻ│╝ ņĀäĻĖ░ ņåīņ×æņłĀņØä ļÅÖņŗ£ņŚÉ ņĀüņÜ®ĒĢśņśĆņ£╝ļ®░ ĒÜ©Ļ│╝ņĀüņØĖ ņ╣śļŻīļ▓ĢņØ┤ļØ╝Ļ│Ā ĒīÉļŗ©ĒĢśņśĆĻĖ░ņŚÉ ņĀĆņ×ÉļōżņØś Ļ▓ĮĒŚśņØä ļ│┤Ļ│ĀĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ļīĆņāü ļ░Å ļ░®ļ▓Ģ
2013ļģä 7ņøöļČĆĒä░ 2018ļģä 7ņøöĻ╣īņ¦Ć ņØ┤ļ╣äņØĖĒøäĻ│╝ ņÖĖļלņŚÉņä£ ņĀ£ 4ĒśĢ ņāłņŚ┤ļéŁņóģņ£╝ļĪ£ ņ¦äļŗ© ļ░øņØĆ ĒÖśņ×É ņżæ ņØ┤ņāüņÖĆ ļłäĻ│ĄņØä ņ£ĪņĢłņ£╝ļĪ£ ĒÖĢņØĖĒĢśĻ│Ā ĒśäņłśĒøäļæÉĻ▓ĮņØä ĒåĄĒĢ┤ ĒÖöĒĢÖ ņåīņ×æņłĀ ļ░Å ņĀäĻĖ░ ņåīņ×æņłĀņØä ļÅÖņŗ£ņŚÉ ņŗ£Ē¢ē ļ░øņØĆ 10ļ¬ģņØś ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ņ×äņāü ņ¢æņāü, ņ¦äļŗ© Ļ│╝ņĀĢ, ņ×¼ļ░£ ņŚ¼ļČĆ ļō▒ ņØśļ¼┤ĻĖ░ļĪØņØä ĒøäĒ¢źņĀüņ£╝ļĪ£ ņĪ░ņé¼ĒĢśņśĆļŗż.
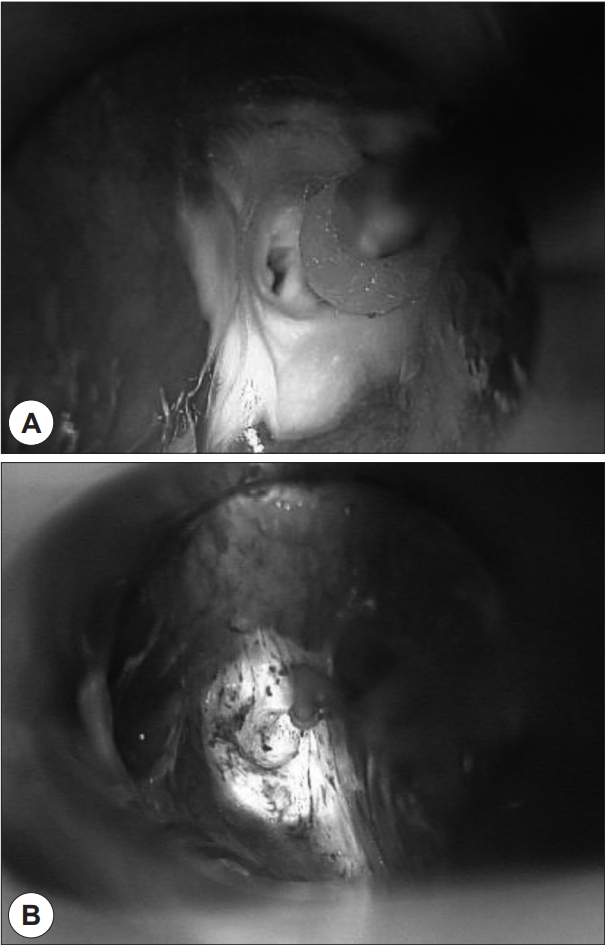
10ļ¬ģņØś ĒÖśņ×É ļ¬©ļæÉ ņĀäņŗĀļ¦łņĘ© ĒĢśņŚÉ ĒśäņłśĒøäļæÉĻ▓ĮņØä Ļ▒░ņ╣śĒĢśņŚ¼ ņØ┤ņāüņÖĆ ļłäĻ│ĄņØś ņ×ģĻĄ¼ļź╝ ĒÖĢņØĖĒĢśĻ│Ā 30% TCAļź╝ ļłäĻ│Ą ņ×ģĻĄ¼ņØś Ēü¼ĻĖ░ņŚÉ ļ¦×ņČś cotton ballņŚÉ ņĀüņģö ņ×ģĻĄ¼ņŚÉ ņĀÉņĀüĒĢśņśĆĻ│Ā ņØ┤Ēøä Bovieļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņ×ģĻĄ¼ļź╝ ĒżĒĢ©ĒĢśņŚ¼ ņŻ╝ļ│Ć ņĀÉļ¦ēņŚÉ ņåīņ×æņłĀņØä Ļ░ĆĒĢśņŚ¼ ļłäĻ│Ą ņ×ģĻĄ¼ļź╝ ĒÅÉņćäĒĢśņśĆļŗż(Fig. 1).
ņłĀ Ēøä 1ņŻ╝ņØ╝ ņØ┤ĒøäļČĆĒä░ Ļ▓ĮļČĆņØś ĒåĄņ”ØņØ┤ļéś ņóģņ░Į ļō▒ņØś ņĀ£ 4ĒśĢ ņāłņŚ┤ļéŁņóģņŚÉņä£ ļéśĒāĆļéśļŖö ņ”ØņāüņØś ņŚ¼ļČĆ ļ░Å ņŗĀņ▓┤ Ļ▓Ćņ¦ä ņāü ņŚ╝ņ”Ø ņĪ┤ņ×¼ ņŚ¼ļČĆļź╝ ĒÖĢņØĖĒĢśņśĆĻ│Ā ĻĄ┤Ļ│ĪĒśĢ ĒøäļæÉļé┤ņŗ£Ļ▓ĮņØä ĒåĄĒĢ┤ ņØ┤ņāüņÖĆļź╝ ĒÖĢņØĖĒĢśņŚ¼ ļłäĻ│ĄņØś ĒÅÉņćä ņŚ¼ļČĆļź╝ ĒÖĢņØĖĒĢśņŚ¼ ņ×¼ļ░£ ņŚ¼ļČĆļź╝ ĒīÉļŗ©ĒĢśņśĆļŗż.
Ļ▓░ Ļ│╝
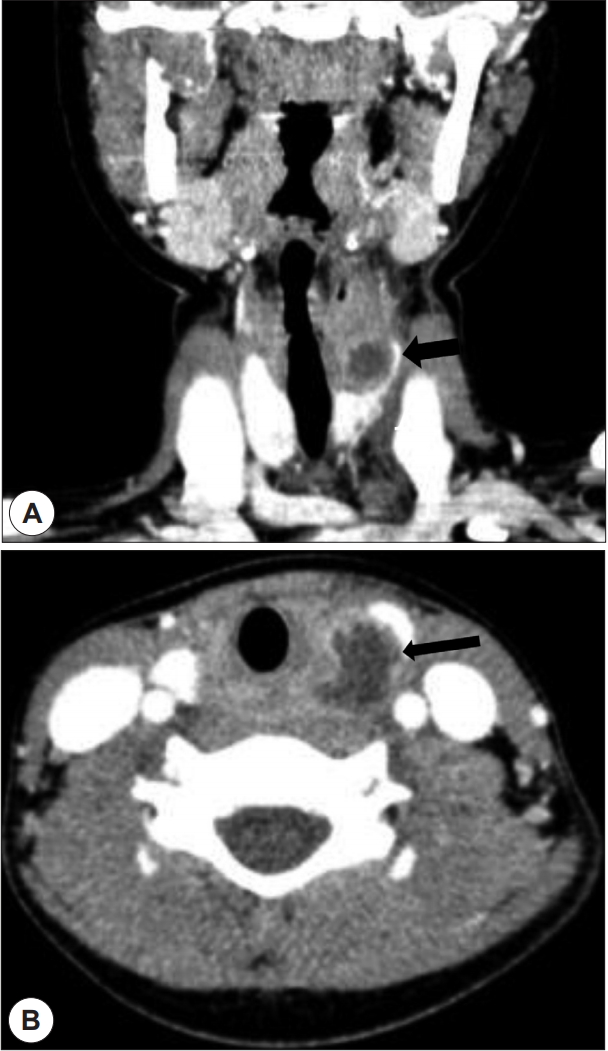
10ļ¬ģņØś ĒÖśņ×ÉņØś ĒÅēĻĘĀ ņŚ░ļĀ╣ņØĆ 32.6ņäĖ(5~73)ņśĆņ£╝ļ®░ ņä▒ļ╣äļŖö ļé©ņä▒ 7ļ¬ģ, ņŚ¼ņä▒ 3ļ¬ģņ£╝ļĪ£ ļéśĒāĆļé¼ļŗż. ļłäĻ│ĄņØś ļ░®Ē¢źņØĆ ņóīņĖĪņØ┤ 7ļ¬ģ, ņÜ░ņĖĪņØ┤ 3ļ¬ģņØ┤ņŚłĻ│Ā ņ”Øņāü ļ░£Ēśä ņŗ£ņĀÉņØĆ 10ņäĖ ņØ┤ņĀäņØ┤ 7ļ¬ģ, 10~15ņäĖ 2ļ¬ģ ĻĘĖļ”¼Ļ│Ā 45ņäĖņŚÉ ļ░£ņāØĒĢ£ Ļ▓ĮņÜ░Ļ░Ć 1ļ¬ģņ£╝ļĪ£ ņĪ░ņé¼ļÉśņŚłļŗż. ļ│ĖņøÉ ļé┤ņøÉ ļŗ╣ņŗ£ ņŻ╝ ņ”ØņāüņØĆ Ļ▓ĮļČĆņØś ņóģņ░Į ļ░Å ĒåĄņ”ØņØ┤ 7ļ¬ģņ£╝ļĪ£ Ļ░Ćņן ļ¦ÄņĢśĻ│Ā 2ļ¬ģņØĆ I&Dļź╝ ņŗ£Ē¢ē ļ░øņĢśļŹś ļČĆņ£äņŚÉ ļ░£ņāØĒĢ£ ņØĖļæÉ-Ēö╝ļČĆ ļłäĻ│Ą(Pharyngo-cutaneous fistula)ņØä ĒåĄĒĢ┤ ļČäļ╣äļ¼╝ņØ┤ ļéśņśżļŖö ņ¢æņāüņØ┤ņŚłļŗż. 1ļ¬ģņØĆ ņóīņĖĪ ņØĖĒøäĒåĄņØä ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŖöļŹ░ ĒÄĖļÅäņŚ╝ ņåīĻ▓¼ņØ┤ ņŚåņ¢┤ ņŗ£Ē¢ēĒĢ£ Computed tomography(CT) ņāü ņĀ£ 4ĒśĢ ņāłņŚ┤ļéŁņóģņ£╝ļĪ£ ņ¦äļŗ©ļÉśņŚłļŗż(Fig. 2). 10ļ¬ģ ĒÖśņ×É ļ¬©ļæÉ CTļĪ£ ņĀ£ 4ĒśĢ ņāłņŚ┤ļéŁņóģņØä ņ¦äļŗ© ļ░øņĢśļŗż. ņØ╝ļ░śņĀüņ£╝ļĪ£ ņĀ£ 4ĒśĢ ņāłņŚ┤ļéŁņóģņØĆ ņóīņĖĪņŚÉ ĒśĖļ░£ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ¢┤ ņÜ░ņĖĪņŚÉ ļ░£ņāØĒĢśņśĆļŹś 9ņäĖ ļé©ņĢäļŖö ņŗØļÅäņĪ░ņśüņłĀņØä ņČöĻ░ĆļĪ£ ņŗ£Ē¢ēĒĢśņŚ¼ ļłäĻ│ĄņØä ĒÖĢņØĖĒĢśņśĆļŗż. 10ļ¬ģņØś ĒÖśņ×É ņżæ 5ļ¬ģņŚÉņä£ 1ĒÜī ņØ┤ņāüņØś I&D ņŗ£Ē¢ē ļ│æļĀźņØ┤ ņ׳ņŚłĻ│Ā ņ”Øņāü ļ░£Ēśä ņØ┤Ēøä ņĄ£ņóģņĀüņ£╝ļĪ£ ņ¦äļŗ©ļÉśĻĖ░ Ļ╣īņ¦Ć ņåīņÜöļÉ£ ņŗ£Ļ░äņØĆ 1ņŻ╝ņŚÉņä£ 70ļģäĻ╣īņ¦Ć ļŗżņ¢æĒĢśņśĆļŗż. ļé┤ņøÉ ļŗ╣ņŗ£ ņŚ╝ņ”ØņØ┤ ņŗ¼ĒĢśņ¦Ć ņĢŖņĢśļŹś 1ļ¬ģņØä ņĀ£ņÖĖĒĢśĻ│Ā 9ļ¬ģņŚÉņä£ ĻĖēņä▒ ņŚ╝ņ”ØņŚÉ ļīĆĒĢ£ ĒĢŁņāØņĀ£ ņ╣śļŻīļź╝ ņŗ£Ē¢ēĒĢ£ Ēøä ņåīņ×æņłĀ ņ╣śļŻīļź╝ ņŗ£Ē¢ē ļ░øņĢśļŗż. ņĀäņŗĀļ¦łņĘ© ĒĢśņŚÉ ĒśäņłśĒøäļæÉĻ▓ĮņØä Ļ▒░ņ╣śĒĢśņŚ¼ ņØ┤ņāüņÖĆ ļłäĻ│Ą ņ×ģĻĄ¼ļź╝ ĒÖĢņØĖĒĢ£ Ēøä ļłäĻ│Ą Ļ▓ĮļĪ£ļź╝ Ēśæņ░®ņŗ£ĒéżĻĖ░ ņ£äĒĢ┤ 30% TCAļź╝ ņĀÉņĀüĒĢśņśĆĻ│Ā ņØ┤Ēøä ņĀäĻĖ░ ņåīņ×æņłĀņØä ĒåĄĒĢ┤ ļłäĻ│Ą ņ×ģĻĄ¼ļź╝ ĒÅÉņćäĒĢśņśĆļŗż(Fig. 1). ĒÅēĻĘĀ ņČöņĀü Ļ┤Ćņ░░ ĻĖ░Ļ░äņØĆ 36.1Ļ░£ņøö(3~63)ņØ┤ņŚłņ£╝ļ®░ ņŗ£ņłĀ Ēøä 1ņŻ╝ņ¦ĖļČĆĒä░ ņ▓½ 1ļģä Ļ░äņØĆ 3Ļ░£ņøö Ļ░äĻ▓®ņ£╝ļĪ£, ĻĘĖ ņØ┤ĒøäņŚÉļŖö 6~12Ļ░£ņøö Ļ░äĻ▓®ņ£╝ļĪ£ Ļ▓ĮļČĆņØś ĒåĄņ”Ø, ņØĖĒøäĒåĄ, ņŚ░ĒĢśĻ│żļ×Ć ļō▒ņØś ņ”Øņāü ņ£Āļ¼┤, ņŗĀņ▓┤Ļ▓Ćņ¦ä ņāü Ļ▓ĮļČĆ ņóģņ░Į ļ░Å ņĢĢĒåĄ ņŚ¼ļČĆ, ņØĖļæÉ-Ēö╝ļČĆ ļłäĻ│ĄņØś ņŚ╝ņ”Ø ņ£Āļ¼┤, ĻĄ┤Ļ│ĪĒśĢ ļé┤ņŗ£Ļ▓Į ņāü ņØ┤ņāüņÖĆ ņ×ģĻĄ¼ņØś ĒÅÉņćä ņ£Āļ¼┤ļź╝ ĒÖĢņØĖĒĢśņŚ¼ ņ×¼ļ░£ņØś ņŚ¼ļČĆļź╝ ĒīÉļŗ©ĒĢśņśĆĻ│Ā ņČöņĀü Ļ┤Ćņ░░ ĻĖ░Ļ░ä ņżæ ņ×¼ļ░£ĒĢ£ ĒÖśņ×ÉļŖö ĒĢ£ ļ¬ģļÅä ņŚåņŚłļŗż(Table 1).
Ļ│Ā ņ░░
ļ░£ņāØĒĢÖņĀüņ£╝ļĪ£ Ēā£ņāØ 7ņŻ╝ņŚÉ ņĀ£ 2~4 ņāłņŚ┤(Branchial cleft)Ļ│╝ Ļ▓ĮļČĆļÅÖņØ┤ ĒÅÉņćäļÉśņ¦Ć ņĢŖņ£╝ļ®┤ņä£ ņāłĻĖ░ĒśĢ(Branchial anomaly)ņØ┤ ļ░£ņāØĒĢśļŖö ļÉśĻ│Ā ņĀ£ 2 ņāłņŚ┤ņØ┤ ņĪ┤ņ×¼ ĻĖ░Ļ░äņØ┤ Ļ░Ćņן ĻĖĖĻ│Ā Ļ╣ŖĻ▓ī ņ£äņ╣śĒĢśņŚ¼ ņāłĻĖ░ĒśĢ ņżæ Ļ░Ćņן ĒØöĒĢśļ®░ ņĀ£ 3, 4 ņāłĻĖ░ĒśĢņØĆ 1% ļ»Ėļ¦īņ£╝ļĪ£ ļ¦żņÜ░ ļō£ļ¼╝ļŗż[8,9]. ņĀ£ 4ĒśĢ ņāłņŚ┤ļéŁņóģņØĆ ņŻ╝ļĪ£ ņóīņĖĪņŚÉņä£ ļ░£ņāØĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŖöļŹ░ ņØ┤ļŖö ņĀ£ 4 ņØĖļæÉļéŁ(Fourth branchial pouch)ņŚÉņä£ ĻĖ░ņøÉĒĢśļŖö ņĄ£ņóģņāłņ▓┤(Ultimobranchial body)ņØś ņÜ░ņĖĪ ļ░£ļŗ¼ Ļ▓░ņŚ¼Ļ░Ć ņøÉņØĖņØ╝ Ļ▓āņØ┤ļØ╝Ļ│Ā ņČöņĖĪĒĢ£ļŗż[10,11]. ņĀ£ 4ĒśĢ ņāłņŚ┤ļéŁņóģņØĆ ņŻ╝ļĪ£ 10ņäĖ ļ»Ėļ¦īņØś ņåīņĢäņŚÉņä£ ņóīņĖĪ Ļ▓ĮļČĆ ņóģņ░ĮņØ┤ļéś ĒÖöļåŹņä▒ Ļ░æņāüņäĀņŚ╝ņØś ĒśĢĒā£ļĪ£ ļéśĒāĆļéśļ®┤ņä£ ĒøäļæÉļé┤ņŗ£Ļ▓ĮĒøäļæÉ Ļ┤Ćņ░░ĒĢśņśĆņØä ļĢī ņØ┤ņāüņÖĆņØś ļé┤Ļ│Ą(Internal opening)ņØä ļÅÖļ░śĒĢ£ļŗż[12]. ļö░ļØ╝ņä£ ĒøäļæÉļé┤ņŗ£Ļ▓ĮņØä Ļ┤Ćņ░░ĒĢśĻĖ░ ņ¢┤ļĀżņÜ┤ Ļ▓ĮņÜ░ļéś ņØ┤ļ╣äņØĖĒøäĻ│╝Ļ░Ć ņĢäļŗī ļŗżļźĖ ņ¦äļŻīĻ│╝ņŚÉņä£ ņ¦äļŗ©ņØä ļ░øņØä Ļ▓ĮņÜ░ ņ¦äļŗ©ņØ┤ ļŖ”ņ¢┤ņ¦ĆĻ▒░ļéś ņśżņØĖļÉśļŖö Ļ▓ĮņÜ░Ļ░Ć ĒØöĒĢśņŚ¼ ņ×¼ļ░£ņä▒ Ļ▓ĮļČĆ ļåŹņ¢æņŚÉ ļīĆĒĢ£ ņ╣śļŻīļź╝ ļ░śļ│ĄĒĢśļŗżĻ░Ć ņØ┤ļ╣äņØĖĒøäĻ│╝ļĪ£ ļé┤ņøÉĒĢśĻ▓ī ļÉśļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦Äļŗż. ļ│ĖņøÉņŚÉņä£ ļČäņäØĒĢ£ 10ļ¬ģņØś ĒÖśņ×É ņżæņŚÉņä£ļÅä ņłśņŗŁļģäņŚÉ Ļ▒Ėņ│É ņ¦äļŗ©ņØ┤ ļÉśņŚłņ£╝ļ®░ ĻĘĖ Ļ│╝ņĀĢņŚÉņä£ ņłś ņ░©ļĪĆ I&D ļź╝ ļ╣äļĪ»ĒĢ£ ņŚ╝ņ”Ø ņ╣śļŻīļź╝ ļ░śļ│ĄĒĢśĻ│Ā ņØĖļæÉ-Ēö╝ļČĆ ļłäĻ│ĄņØ┤ ļ░£ņāØĒĢ£ ĒøäņŚÉņĢ╝ ņ¦äļŗ©ņØ┤ ļÉ£ ņ”ØļĪĆļÅä ņ׳ņŚłļŗż.
4ĒśĢ ņāłņŚ┤ļéŁņóģņØĆ ļ░śļ│ĄņĀüņØĖ ņŚ╝ņ”ØņØä ņØ╝ņ£╝ĒéżĻ│Ā ņ£äņ╣ś ņāü ĻĖ░Ļ┤Ć, ĒøäļæÉ, ļīĆĒśłĻ┤Ć ļō▒ ņŻ╝ņÜö ņןĻĖ░ņÖĆ ņØĖņĀæĒĢ£ Ļ┤ĆĻ│äļĪ£ ņŚ╝ņ”ØņØä ņĪ░ĻĖ░ņŚÉ ņ╣śļŻīĒĢśņ¦Ć ļ¬╗ĒĢśļ®┤ ņŗ¼Ļ░üĒĢ£ ĒĢ®ļ│æņ”ØņØä ņ┤łļלĒĢĀ ņłś ņ׳ļŗż. ņØ┤ļ¤¼ĒĢ£ 4ĒśĢ ņāłņŚ┤ļéŁņóģņŚÉ ļīĆĒĢ£ ĻĘ╝ļ│ĖņĀüņØĖ ņ╣śļŻīļŖö ņÖäņĀä ņĀłņĀ£ņØ┤ļŗż. ĒĢśņ¦Ćļ¦ī ļīĆļÅÖļ¦źĻČü(Aortic arch)ņØś ĒøäĒĢśļ░®ņØä ļÅīņĢä ņ┤ØĻ▓ĮļÅÖļ¦ź(Common carotid artery)ņØś Ēøäļ░®ņ£╝ļĪ£ ņś¼ļØ╝Ļ░Ć ņäżĒĢśņŗĀĻ▓Į(Hypoglossal nerve) ņāüļČĆļź╝ Ļ░ÉņĢä ņĢäļלļĪ£ ņ¦äĒ¢ēĒĢśļŖö ņŻ╝Ē¢ē Ļ▓ĮļĪ£ ņāü ņłśņłĀņĀü ņÖäņĀä ņĀłņĀ£ļŖö ņ¢┤ļĀĄĻ▒░ļéś ļīĆĒśłĻ┤Ć ņČ£Ēśł, ņŗĀĻ▓Į ņåÉņāü ļō▒ņØś ĒĢ®ļ│æņ”ØņØä ļÅÖļ░śĒĢĀ Ļ░ĆļŖźņä▒ņØ┤ ļåÆļŗż[13,14]. ņØ┤ļ¤¼ĒĢ£ ļ¼ĖņĀ£ņĀÉņØś ļīĆņĢłņ£╝ļĪ£ ņØ┤ņāüņÖĆ ļłäĻ│Ą ņ×ģĻĄ¼ļź╝ ĒÅÉņćäĒĢśļŖö ņåīņ×æņłĀņØ┤ ļīĆļæÉļÉśņŚłĻ│Ā ĻĄŁļé┤ņŚÉņä£ļÅä 1990ļģäļīĆ ņØ┤Ēøä TCAļź╝ ņØ┤ņÜ®ĒĢ£ ĒÖöĒĢÖ ņåīņ×æņłĀņØś ĒÜ©Ļ│╝Ļ░Ć ļ│┤Ļ│ĀļÉśļ®┤ņä£ Ēśäņ×¼ ņĀ£ 4ĒśĢ ņāłņŚ┤ļéŁņóģņØś Ēæ£ņżĆņ╣śļŻīļĪ£ ņåīņ×æņłĀņØ┤ ĒÖ£ņÜ®ļÉśĻ│Ā ņ׳ļŗż. ņåīņ×æņłĀņØĆ TCAļź╝ ņØ┤ņÜ®ĒĢ£ ĒÖöĒĢÖ ņåīņ×æņłĀ, ņĀäĻĖ░ņåīņ×æĻĖ░(Bovie)ļź╝ ņØ┤ņÜ®ĒĢ£ ņĀäĻĖ░ ņåīņ×æņłĀ, CO2 laser ļō▒ņØä ņØ┤ņÜ®ĒĢ£ Laser ņåīņ×æņłĀ ļō▒ņØ┤ ņ׳ņ£╝ļ®░ TCAļŖö ņĢĪņ▓┤ ņä▒ļČäņØĖ Ļ╣īļŗŁņŚÉ ņØ┤ņāüņÖĆ ļłäĻ│Ą ņ×ģĻĄ¼ļź╝ ĒåĄĒĢ┤ Ļ▓ĮļĪ£ ņĀäļ░śņĀüņ£╝ļĪ£ ĒÖöĒĢÖ ņåīņ×æņØä ĒåĄĒĢ£ ļłäĻ│Ą Ēśæņ░®ņØä ĻĖ░ļīĆĒĢĀ ņłś ņ׳Ļ│Ā ņĀäĻĖ░ ņåīņ×æņØ┤ļéś Laser ņåīņ×æņØĆ ņ×ģĻĄ¼ ĒÅÉņćäņŚÉ ņÜ®ņØ┤ĒĢ£ ņןņĀÉņØ┤ ņ׳ļŗż. ņĀĆņ×ÉļōżņØĆ ņØ┤ļ¤¼ĒĢ£ ņåīņ×æņłĀņØś ņןņĀÉļōżņØä ĒÖ£ņÜ®ĒĢśņŚ¼ ĒÖöĒĢÖņĀü ņåīņ×æņłĀĻ│╝ ņĀäĻĖ░ ņåīņ×æņłĀņØä ļÅÖņŗ£ņŚÉ ņŗ£Ē¢ēĒĢśĻ│Ā ņ׳ņ£╝ļ®░ ļ¼ĖĒŚīĻ│Āņ░░ ņāü ĒÖöĒĢÖ ņåīņ×æĻ│╝ ņĀäĻĖ░ ņåīņ×æņØä ļÅÖņŗ£ņŚÉ ņŗ£Ē¢ēĒĢśņŚ¼ Ļ▓░Ļ│╝ļź╝ ļ│┤Ļ│ĀĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ņŚåņŚłļŹś ļ░ö ļ╣äļĪØ 10ļ¬ģņØś ņ×æņØĆ ĒÖśņ×ÉĻĄ░ņØ┤ņ¦Ćļ¦ī ņ×¼ļ░£ņŚåņØ┤ ĒÜ©Ļ│╝ņĀüņØĖ ņ╣śļŻī Ļ▓░Ļ│╝ļź╝ Ļ▓ĮĒŚśĒĢśņśĆĻĖ░ņŚÉ ņØ┤ļź╝ ļ│┤Ļ│ĀĒĢśĻ│Āņ×É ĒĢśņśĆļŗż. ņČöĒøä ĒÖśņ×ÉņłśĻ░Ć ņČ®ļČäĒ׳ ĒÖĢļ│┤ļÉśļŖö Ļ▓ĮņÜ░ ĻĖ░ņĪ┤ņØś ļ░®ļ▓ĢĻ│╝ ļ╣äĻĄÉ ļČäņäØĒĢśļŖö ņŚ░ĻĄ¼ļź╝ ņ¦äĒ¢ēĒĢĀ ņśłņĀĢņØ┤ļŗż. Kim ļō▒[6]ņŚÉ ļö░ļź┤ļ®┤ TCA ņåīņ×æ Ēøä ņĄ£ņåī 9Ļ░£ņøö ņØ┤ņāüņØś ņČöņĀü Ļ┤Ćņ░░ņØ┤ ĒĢäņÜöĒĢśļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆņ£╝ļ®░ ļ│Ė ņĀĆņ×ÉļōżļÅä ņåīņ×æņłĀņØ┤ ĻĘ╝ļ│ĖņĀüņØĖ ņ╣śļŻīļ▓ĢņØĆ ņĢäļŗī ņØ┤ņ£ĀļĪ£ ņĀĢĻĖ░ņĀüņØ┤Ļ│Ā ņ¦ĆņåŹņĀüņ£╝ļĪ£ ņČöņĀü Ļ┤Ćņ░░ĒĢśņŚ¼ ņ×¼ļ░£ ņŚ¼ļČĆļź╝ ĒÅēĻ░ĆĒĢĀ ņśłņĀĢņØ┤ļŗż.
Ļ▓░ ļĪĀ
ņĀ£ 4ĒśĢ ņāłņŚ┤ļéŁņóģņØĆ Ļ░Éļ│äņ¦äļŗ©ņØ┤ ļ¦ÄĻ│Ā ļō£ļ¼╝ņ¢┤ ņ¦äļŗ©ņØ┤ ņÜ®ņØ┤ĒĢśņ¦Ć ņĢŖĻ│Ā ņÖäņĀä ņĀłņĀ£ļź╝ĒåĄĒĢ£ ņ╣śļŻīĻ░Ć Ēלļōżļŗż. Ļ▓ĮļČĆ Ļ░£ļ░®ņłĀņØä ĒåĄĒĢ£ ņÖäņĀä ņĀłņĀ£ņłĀņØĆ ļīĆĒśłĻ┤ĆņØ┤ļéś ņŗĀĻ▓Į ņåÉņāü ļō▒ņØś ĒĢ®ļ│æņ”ØņØä ņĢ╝ĻĖ░ĒĢĀ ņłś ņ׳ņ£╝ļ»ĆļĪ£ TCAļź╝ ĒåĄĒĢ£ ĒÖöĒĢÖ ņåīņ×æņØ┤ļéś ņĀäĻĖ░ ņåīņ×æņØä ĒåĄĒĢ£ ņ╣śļŻīļ▓ĢņØä ĒÖ£ņÜ®ĒĢśļŖö Ļ▓āņØ┤ ņĢłņĀäĒĢśĻ│Ā ĒÜ©Ļ│╝ņĀüņØ┤ļ®░ ĒÖöĒĢÖ ņåīņ×æņłĀĻ│╝ ņĀäĻĖ░ ņåīņ×æņłĀņØä ļÅÖņŗ£ņŚÉ ņŗ£Ē¢ēĒĢśļŖö Ļ▓āņØ┤ ļŗ©ļÅģ ņåīņ×æņłĀļ│┤ļŗż ņ×¼ļ░£ņ£©ņØä ļé«ņČ£ ņłś ņ׳ņØä Ļ▓āņØ┤ļØ╝ ņé¼ļŻīļÉ£ļŗż.