비대면 음성언어치료의 현황과 전망
Abstract
Voice and speech therapy can be performed in various ways depending on the situation, although it is generally performed in a face-to-face manner. Telepractice refers to the provision of specialized voice and speech therapy by speech-language pathologists for assessment, therapy, and counseling by applying telecommunication technology from a remote location. Recently, due to the pandemic situation and the active use of non-face-to-face platforms, interest in telepractice of voice and speech therapy has increased. Moreover, a growing body of literature has been advocating its clinical usefulness and non-inferiority to traditional face-to-face intervention. In this review, the existing discussions, guidelines, and preliminary studies on non-face-toface voice and speech therapy were summarized, and recommendations on the tools for telepractice were provided.
Key words: Telepractice; Voice disorders; Voice therapy; Speech therapy; Speech-language pathologist
중심 단어: 비대면 언어치료; 음성장애; 음성치료; 언어치료; 언어재활사
서 론
음성언어치료는 원칙적으로 면대면 상황에서 이루어지는 것이 일반적이나, 상황에 따라 다양한 형태로 이루어질 수 있다. 미국 말언어청각학회(American Speech-Language-Hearing Association, ASHA)는 일찍이 비대면 또는 원격 언어치료(telepractice)라는 용어를 정립하였으며, 또 다른 용어로는 ‘teleaudiology’, ‘telespeech’, ‘speech teletherapy’ 가, 보다 광범위한 용어로는 ‘telerehabilitation’이라는 용어도 제시되어 왔다[ 1]. 원격 언어치료는 멀리 떨어진 곳에서 원격 의사소통 기술을 적용하여 환자에게 평가, 치료, 상담을 위한 전문 언어치료 및 청각 서비스를 제공하는 것을 의미한다[ 2]. ASHA는 이러한 비대면 언어치료를 특별 분과(special interest group)의 하나로 설정하여 관련 자료 및 교육을 제공하고 근거기반 중재를 촉진하기 위해 관련 근거를 꾸준하게 보고하여 왔으며, 적절한 보험 청구 등을 위해 비대면 언어치료를 수행하고자 하는 언어재활사(speech-language pathologist, SLP)를 대변하여 왔다( https://www.asha.org/SIG/18/). 비대면 언어치료는 애초에는 팬데믹과는 무관하게 미국이나 호주 등과 같이 지리적으로 넓어 의료 서비스에 대한 접근성이 낮은 국가들에서 대안의 하나로써 그 근거들이 제시되어 왔으나, 최근 팬데믹의 영향으로 더욱 많은 연구들이 보고되고 있다. 특히 음성치료의 경우 반폐쇄성도훈련법(semi-occluded vocal tract exercise, SOVTE)을 포함한 많은 음성치료기법들이 에어로졸(aerosol)을 생성하여 바이러스 감염의 위험을 증가시키는 것으로 간주되어 이러한 관심 증가에 일조하고 있다. 최근에는 음성언어치료의 영역을 넘어서서 사회의 많은 영역에서 대다수의 국민들이 이미 비대면 온라인 의사소통을 이용한 다양한 상호작용의 편리함과 유용성을 직간접적으로 경험해 왔다. 예컨대 교육 분야에서의 적극적인 비대면 플랫폼 활용은 여러 가지 아쉬운 점에도 불구하고 그 효용성을 증가시켜 왔으며, 이에 익숙해진 미래 세대들의 활발한 활용을 촉진할 것으로 기대된다. 아울러 팬데믹 시기가 당초의 예상보다 길어진 점 또한 비대면 음성언어치료에 대한 필요성을 증가시키고 있다고 할 수 있다. 더군다나 환자가 어렵게 병원에 내원하여 음성언어치료를 받게된다 하더라도, 대부분의 이비인후과 음성 클리닉에서는 후두내시경이나 후두스트로 보스코피 등 필수적인 경우를 제외하고는 마스크 착용이 권고되고 있으므로[ 3, 4], 환자가 SLP의 시범을 관찰하거나 SLP가 환자의 말 산출 과정을 정확하게 모니터링하는 데에 지장이 크다. 특히 또 다른 팬데믹 사태와 같이 전통적인 면대면 음성언어치료가 어려운 다른 상황이 올 가능성을 배제할 수 없다. 이러한 점들로 미루어 볼 때, 비대면 플랫폼을 이용한 음성언어치료가 추후에도 더욱 긴요해질 가능성이 크다고 할 수 있다. 따라서 본 종설에서는 비대면 음성언어치료에 대해 이루어진 기존의 논의들과 예비연구들을 살펴보고, 비대면 음성언어치료에서 활용할 수 있는 도구들을 살펴보며, 앞으로의 상황을 전망해 보고자 한다.
본 론
팬데믹 이전 시기의 비대면 음성 및 언어치료에 대한 논의
팬데믹이 도래하기 이전부터 비대면 원격 언어치료를 적용하고자 하는 시도들이 있었는데, 초기에는 마비말장애(dysarthria), 말실행증, 인지의사소통장애 등 신경언어장애 환자에게 전화 혹은 위성연결을 이용한 비대면 치료를 적용한 연구들이 보고되었다[ 5, 6]. 그후 다양한 언어병리학 하위분야에서 비대면 치료에 대한 연구가 이어졌으며, 특히 이비인후과 음성 클리닉에서도 흔히 마주칠 수 있는 음성장애, 삼킴장애, 유창성장애, 말소리장애(구 조음음운장애, speech sound disorder) 등에서 대면 치료에 대한 비열등성(non-inferiority) 에 대한 연구들이 보고되어 왔다[ 7- 13]. 예컨대 VoiceEvalU8이라는 앱을 이용한 예비연구를 살펴보면, 21명의 교생들에게 앱을 이용하여 1주 간의 음성위생 교육과 3주 간의 음성훈련을 포함하는 프로그램을 적용하였다[ 8]. 그 결과, 기본주파수(fundamental frequency, F0)가 증가하고 주파수 변동률(jitter percent, Jitt)이 감소하였음을 보고하며, 해당 앱을 이용한 온라인 비대면 음성치료 모델의 토대를 마련하였다. 또한 파킨슨병(Parkinson’s disease, PD)의 발성부전(hypophonia) 및 말 명료도(speech intelligibility) 저하에 대한 총체적 치료 프로그램으로 그 근거를 쌓아오고 있는 Lee Silverman Voice Treatment (LSVT Ⓡ LOUD)의 비대면 치료에 대한 무작위 대조 비열등성 시험(randomized controlled noninferiority trial)에서는 약함-중간 수준의 마비말장애 증상을 보이는 PD환자 34명에 대하여 온라인 및 대면 치료 프로그램을 적용하기도 하였다[ 7]. 그 결과 모음 발성, 읽기, 독백시의 음압(sound pressure level)과 최대 F0, 청지각적인 기식성(breathiness), 음도(pitch)와 음량(loudness)의 변이성(variation), 무엇보다도 말 명료도에서 유의한 개선을 보였으며, 대면 치료와 비대면 치료 간 개선 정도의 차이가 없다고 하였다. 다만 대면 치료와 비교하였을 때, 비대면 치료 시 때때로 최장 3초에 이르는 오디오 연결 딜레이가 발생하여 상호작용에 방해가 되었고, 연구 당시 영상의 해상도도 높지 않았으며, 대상자와 눈 맞춤을 유지하기가 어려웠다고 하였다. PD환자의 단기간 집중 음성치료를 위해 스마트폰 앱인 WhatsApp을 이용하여 12세션 비대면 치료를 시행한 결과 모음 연장 및 자발화 시 음량이 증가하고, 청지각적 증증도, 말명료도 및 주관적 음성 불편감 또한 개선되었다고 보고한 연구도 있었다[ 14]. 비대면 언어치료는 특히 도심에서 멀리 떨어진 지역에서 거주하는 환자의 치료 서비스에 대한 접근성이 대면 치료에 비해 용이하고, 비용 대비 효율성과 치료 적용의 유연성이 높다는 장점이 있다. 예컨대 학령기 말소리장애 아동 9명에 대한 한 비대면 조음치료 연구에서는 주 5회 각 세션마다 6분씩 비대면 치료활동을 적용한 결과, 주 1회 30분 간 대면 치료 및 숙제를 병행한 그룹(9명)과 마찬가지로 말 산출에 대한 기능적 의사소통 척도(functional communication measures)가 두 그룹 모두에서 유의미하게 개선되는 효과를 거두었다[ 12]. 또한 부가적인 효과로서 학교 내의 이동시간이 줄어들어 치료 스케줄링의 유연성이 증가하는 효과를 보였으며, 아동이 치료에 결석한 경우 보충이 매우 용이하다고 보고하였다. 학교 내에서 SLP에 의해 언어치료 서비스가 활발하게 제공되고 있는 미국에서는, 이와 같은 장점이 학교 내 통합 환경에서의 언어치료를 촉진함으로써 치료에 대한 장벽을 허물고, 학교 생활환경에서의 치료성과를 일반화하는 효과가 있다고 할 수 있다. 그 뿐만 아니라 적합한 전문가에 의해 제공되는 치료서비스의 우수한 질과 환자 스스로의 요구, 그리고 환자가 거주 중인 환경에서 서비스가 제공되는 등의 장점에 의해 비대면 언어치료는 그 수요가 증가할 것으로 예상된다[ 1].
팬데믹 시기의 음성언어치료에 대한 논의
COVID-19의 창궐이라는 전례없는 사태를 맞이하면서 비대면 음성언어치료에 대한 전세계적인 관심이 폭발하기 시작하였다( Fig. 1). 환자와 보호자 모두 직접적인 접촉을 통한 바이러스 감염의 우려로 인하여 대안을 찾게 되면서 미국에서는 실제 비대면 언어치료가 급격히 증가하였고, 전세계적으로 이러한 경향이 나타났다[ 15- 18]. 이에 비대면 언어치료와 관련된 구체적인 연구들 또한 속속 보고되었다. 특히 사안의 심각성과 긴급성을 고려하여 이러한 견해들은 논문뿐만 아니라 서간, 논평, 팟캐스트, 유튜브 동영상에 이르는 다양한 형태로 신속하게 확산되어 온 것이 특징이라 할 수 있다.
감염 위험에 따른 음성언어치료에 대한 지침과 논의들
가장 먼저 보고된 연구들은 비대면 음성언어치료에 대한 구체적인 근거보다는 각 기관에서 즉각적으로 활용할 수 있을 만한 지침들이 주를 이루었다. ASHA에서는 COVID-19 팬데믹 시기에 활용할 수 있는 비대면 언어치료 관련 자료들을 즉각 제공하면서 지속적으로 업데이트하였다( https://www.asha.org/About/Telepractice-Resources-During-COVID-19/). 이를 통하여 비대면 언어치료시 대면 언어치료와 동일한 수준의 치료서비스가 제공되어야 함과 윤리강령(code of ethics)을 준수하면서 이루어져야 함을 분명히 하였으며, 비대면 언어치료가 원격 의사소통 기술을 이용한 비대면 수퍼비전(telesupervision)과는 별개의 것임을 분명히 하였다. 아울러 서비스 제공의 모델로서는 언어치료 서비스가 실시간 오디오 및 비디오 연결로 제공되어 전통적인 대면치료와 비교적 유사한 동기형(synchronous), 정보나 이미지, 비디오, 자료 등이 저장되어 환자가 이후에 살펴볼 수 있도록 제공되는 비동기형(asynchronous), 동기형 및 비동기형 서비스와 웨어러블 센서 혹은 앱 등을 이용한 원격 환자 모니터링 시스템이 함께 이용되는 하이브리드형(hybrid)을 제시하기도 하였다. 또한 미국의 경우 주마다 다른 법령이나 규정이 상이하여 원격 모니터링 등의 일부 서비스를 통해 평가 혹은 치료 서비스를 제공하고 이에 대한 수가 책정시 임상가가 주의를 기울여야 한다고 조언하였다. 비대면 언어치료를 시작하기 위한 다섯 단계가 제시되기도 하였는데 이는 다음과 같다. 1) 웹캠 및 스크린 공유, 상호작용 컨텐츠(그리기, 키보드 및 마우스 컨트롤 공유, 화면상의 활동에 직접 참여하기 등)를 포함하고 있는 영상회의 플랫폼 선정하기(예: Zoom, WebEx, GoToMeeting 등), 2) 미국의 의료 정보 보호법 Health Insurance Portability and Accountability Act (HIPAA)의 가이드라인 확인 및 준수하기(예: 문서 또는 이메일 송부 시 전체 이름 사용 지양, 화면을 통한 문서 공유 시 개인정보 삭제, 원격 암호 프로그램 적용 플랫폼 선택 등), 3) 화면을 통해 공유 가능한 다양한 가상 활동(virtual activities) 및 자료 물색하기, 4) 가상 세션에 지속적으로 참여 독려하기, 5) 지속적으로 외부의 도움과 조언, 자료 구하기 등이다. 이 밖에도 본격적으로 비대면 언어치료를 시행하기 전에 윤리적인 관점에서 고려해야 할 사항들, 비대면 언어 치료를 시행하기 위한 라이선스의 각 주별 법령 및 규정, 수가 책정과 관련한 고려사항 등을 제시하였다.
COVID-19 팬데믹 초기의 지침들을 좀 더 자세히 살펴보면, 음성평가 또는 치료 활동으로 인한 바이러스 전파의 위험성을 강조한 지침들이 다수 있었다. 즉 대부분의 음성재활 훈련들은 에어로졸 또는 비말을 생성하는 호흡훈련과 발성훈련, 특히 널리 이용되는 SOVTE를 포함한다는 점을 양지하여야 하며, 진단 평가가 아주 급한 음성장애를 제외하고는 음성재활을 긴급하게 여겨서는 안 된다는 것이었다[ 19, 20]. 또한 음성 평가 및 치료 절차의 위험도에 대한 분석에 따르면 청지각적 평가와 비대면 음성치료 절차만이 낮은 위험도를 가지고 있고, 그 외 전기성문파형검사, 음향학적 평가, 클리닉 내에서의 음성치료, 공기역학적 평가 순으로 중간에서 높음 수준의 위험도를 보이며, 경성 혹은 연성 내시경을 이용한 후두육안 검사가 매우 높은 위험도를 가지고 있다고 보고되기도 하였다[ 21]. 또 다른 지침에서도 음성진단과 음성치료 절차가 잠재적인 에어로졸 생성 위험도가 높아 강화된 수준의 개인보호장구(personal protective equipment)가 필요한 반면, 원격진료(telemedicine)를 통한 대안 조치가 실현 가능하므로 이를 활용할 필요가 있다고 주장하였다[ 22]. 비대면 음성치료는 대면 음성치료와 비교하여 만족도가 뒤떨어지지 않았을 뿐만 아니라[ 23, 24], SLP의 비대면 음성언어 재활 서비스를 통해 혜택을 볼 수 있는 질환군 혹은 사례가 다양하게 보고되었다. 예컨대 근긴장성 발성장애(muscle tension dysphonia, MTD), 성인 또는 아동의 성대결절, 노인의 양성 성대질환, 신경학적 음성장애, 음성피로(vocal fatigue), 갑상선절제술 후 편측 성대마비에서의 음성관리, 후두절제술 후 음성관리, 교사와 같이 음성사용량이 많은 특정 직업군에 대한 음성관리, 트랜스젠더, 호흡훈련, 만성기침, 마비말장애, 삼킴장애 등이 폭넓게 보고되었다[ 15, 25- 33]. 특히 비대면 음성언어치료의 원활한 활용을 위해서는 다학제 간 모델(interdisciplinary model)을 활용하여 여러 전문가가 협업하는 것이 바람직하다는 점도 지적되었다. 즉 이비인후과 의사와 SLP, 그리고 이에 대한 지원을 하는 스태프(예: “Zoom Prep Staff”[ 15])의 명확한 역할 구분 및 분담이 필요하며, 비대면 음성언어치료만을 위해 따로이 세션을 배정할 필요가 있다는 것이다. 또한 주기적으로 환자보고 결과(patient-reported outcome) 측정치를 수집할 필요가 있으며, 음성상태에 대한 평가 프로토콜을 개발할 필요가 있다는 것이다. 한편 비대면 음성언어치료에 대해 제시되는 가장 큰 우려 중 하나로는 대면 음성 평가 및 치료에서 활용해오던 음향학적, 공기역학적 분석 도구들을 적용하기 어려워 다면적인 음성평가와 치료적 평가(therapeutic evaluation), 치료 효과에 대한 검증이 어렵다는 점을 꼽을 수 있다[ 15]. 다른 접근 장벽으로는 수가 책정 문제, 주 혹은 연방 법률 및 규정, 사이버 보안 문제, 그리고 무엇보다도 기술활용에 대한 SLP와 환자 스스로의 교육을 통한 숙지의 문제가 지적되었다. 한 연구는 24-79세 환자 108명에게 실시간 음성 녹음을 위해 SLP의 도움을 받아 애플리케이션을 다운로드 받아 설치하고 활용하도록 한 결과 83명이 성공하였으며, 이 과정에는 평균 10-20분이 소요되었다고 하였다[ 34]. 2020년 9월 24일에는 International Association of Communication Sciences and Disorders의 음성 분과 위원회의 웨비나가 개최되었는데, 미국, 일본, 호주, 홍콩, 벨기에, 핀란드, 브라질, 스위스, 중국, 대만 등 전 세계 각국의 음성장애 분야 SLP들이 모여 COVID-19 팬데믹 시기 음성장애 분야의 변화와 앞으로의 전망 등에 대하여 논의하였다. 먼저 COVID-19 이후 MTD 환자와 음성피로를 호소하는 환자가 급증하였고, 일부 SLP는 이미 코로나 감염 후 지속되는 음성장애 환자를 평가 또는 치료하고 있으며, SLP들 또한 이전에 비해 증가된 음성피로를 느낀다고 보고하였다. 또한 이 회의에서 많은 전문가들은 이미 비대면 음성언어치료를 수행하고 있고, 교과과정에도 일부 포함하고 있다고 하였다. 비대면 음성언어치료 시 환자를 집중하게 만드는 것, 자세를 보고 목소리를 듣는 관찰 과정에 어려움을 느끼고 있다고 호소하였으며, 음성치료를 한다기보다는 보컬 코칭을 하는 느낌을 받으며, 30초에서 1분 동안 간단히 수행할 수 있는 과제조차도 환자 스스로가 과도하게 어렵다고(overwhelming) 느끼는 경향이 있다고 보고하였다. 일부 임상가는 보험 적용의 문제로 음성에 대한 검사는 대면으로, 치료는 비대면으로 시행한다고 하기도 하였다. 마지막으로 모든 전문가들은 기존의 음성검사 및 치료 세션에 대해 다시 생각해보아야 하며, 창조적 파괴와 발상의 전환을 통해 비대면 음성언어치료의 한계를 극복하여야 한다는 데에 동의하였다. 그 예시로는 세션을 더욱 짧게 세분한다거나, 초기 평가를 위해 외래 방문을 하였을 때 15-20분의 기기 및 앱, 프로그램에 대한 훈련 및 세팅 세션을 별도로 갖는 방법 등이 제시되었다.
최근의 한 연구에서는 비대면 음성언어치료시 SLP가 시행할 수 있는 원격 음성 평가를 위해 Speech-Language Pathology Primary Contact Telehealth라고 하는 프로토콜이 구체적으로 제안되었다[ 35]. 이 프로토콜은 크게 1) 셋업하기, 2) 연결구축, 3) 사례력 조사, 4) 검사의 단계로 나뉜다. 또한 이 프로토콜을 통해 평가를 시행한 후 음성 문제의 중증도가 높은 것이 확인됨과 동시에 위험 증상(red flag symptoms) 이 관찰되면 긴급하게 후두내시경을 시행할 것을 권고하였는데, 이러한 위험증상에는 악성종양을 시사하는 증상(호흡곤란, 삼킴 통증, 각혈, 야간 발한, 이동, 급격한 체중감소 등), 기도문제(천명음), 신경학적 증상(기식성, 진전, 사지 또는 구강운동의 약화, 혀의 근섬유다발수축)이 포함된다. 이는 비대면 치료가 대면 치료와 유사한 효과를 가지고 만족도가 높다고 하더라도, 음성장애의 병인과 적절한 중재방법에 따라서는 대면 평가 및 치료가 불가피한 부분도 분명 존재한다는 선행 연구의 조사 결과와도 맥락을 같이 한다[ 36]. 구체적으로 각 단계를 살펴보면, 먼저 1) 셋업하기 단계에서는 사전에 전화로 이메일 체크, 마이크 셋업, 원격 의사소통 플랫폼 연결, 사용 언어 확인, 의사소통에 있어서의 방해요인 확인 작업 등을 수행한다. 또한 음성장애지수-10 (Voice Handicap Index-10, VHI-10)과 같은 간단한 설문을 이메일을 통해 사전에 시행한다. 그리고 가능하다면 의무기록을 확인하여 음성과 관련된 위험 요인이나 약물 복용 이력 등을 확인한다. 2) 연결구축 단계에서는 비디오 및 오디오 연결을 확인하고, 환자의 목, 어깨, 얼굴이 보이도록 한다. 그리고 환자의 이름과 생년월일, 등록번호 등과 현재 거주 위치를 확인하며, 연결이 끊겼을 때를 대비하여 휴대전화 번호를 확인하고, 음성 샘플 녹음에 대한 동의를 득한다. 3) 사례력 조사 시에는 연령, 성별, 직업, 직업적 음성사용 여부, COVID-19 감염력, 음성관련 증상, 목에서 느끼는 감각, 삼킴 문제, 기침, 발증 시기 및 진행 양상, 변이성(variability), 악화 요인, 관련된 수술 혹은 치료력, 가족력 등을 확인한다. 4) 검사 시에는 먼저 목의 불편감, 자세, 목과 어깨의 긴장도, 호흡 패턴, 청력, 구강운동능력 등을 확인한다. 본격적인 평가 과제로는 최대연장발성 3회, S/Z 비율 측정, 1-10, 80-90까지 세기, 표준 문단 또는 문장 산출하기, 1-5까지 점점 크게 세기, 모음 /아/를 최소 및 최대 음량으로 발성하기, 대화하기 등이 제시되었으며, ‘생일 축하’와 같은 간단한 노래 부르기가 옵션으로 제시되었다. 이에 대하여 SLP는 청지각적 평정을 통해 GRBAS 척도 혹은 Consensus Auditory-Perceptual Evaluation of Voice (CAPE-V)를 시행하고, 공기역학적으로는 S/Z 비율 또는 최대 발성 시간(maximum phonation time, MPT)을 측정한다. 또한 다양한 청지각적 특징에 대한 묘사를 시도하며, 조음 및 공명 측면에 대한 특징도 확인한다. 마지막으로 긴장 완화, 공명발성, SOVTE 등의 시도 치료(trial therapy)를 수행하여 반응도를 살펴본다.
국내의 비대면 음성언어치료 관련 연구들
국내에서도 이러한 상황을 반영하듯 다양한 연구들이 이루어져 왔다. 먼저 한 예비연구에서는 ‘홈 보이스 트레이너’라고 하는 치료 활동 프로그램 애플리케이션을 개발하여 다섯명의 과기능적 음성장애 환자에게 온라인 및 오프라인 음성언어치료 프로그램을 6-11회기 동안 각 주 1회 적용하였다[ 37]. 그 결과, GRBAS, Jitt, 진폭 변동률(shimmer percept, Shim), 소음대배음비(noise-to-harmonic-ratio, NHR)가 개선되었고, 음역대(vocal range)가 증가하는 결과를 보고하였다. 또다른 증례보고에서는 갑상선 전절제술 후 음성문제를 보이는 30세 여환에게 9주간 Zoom 플랫폼과 자체 개발한 비대면 치료프로그램을 이용하여 음성치료를 시행하였다[ 38]. 그 결과 후두내시경에서 호전된 성대 접촉 양상이 관찰되었고, VHI 점수 및 GRBAS 척도는 감소한 반면 최대 발성 시간은 증가하여 음성이 개선된 소견을 보였다고 보고하였다. 한편, 음성질환군이 아닌 정상집단 혹은 특정 질환 및 직업군에 적용된 연구들도 있다. 한 연구는 ‘365 삼킴 건강 코치 앱’이라고 하는 앱을 정상 여성노인 7명에게 적용하였다[ 39]. 이 앱은 본래 구강 및 인후두 근력 강화를 위해 힘껏 오래 삼키기, 힘껏 음도 높이기, 힘껏 혀 돌리기 활동을 수행하도록 하여 삼킴 능력을 강화하고자 개발된 앱인데, 정상 노인에게 시행한 결과 MPT, F0, 문장에서 측정한 켑스트럼 피크 현저성(cepstral peak prominence, CPP)이 증가한 반면 Jitt, Shim, NHR은 감소하여 음성 개선에도 일부 효과가 있음을 입증하였다. 또 다른 연구에서는 ‘자가 음성건강관리 프로그램’을 SLP 15명에게 적용한 결과, VHI와 음성 피로도 검사(Vocal Fatigue Index, VFI) 등 설문 점수가 감소하였고, 구체적으로 목에 힘이 들어가고, 목소리가 갈라지고, 말할 때 통증이 있고, 노래시 고음이 곤란하고, 음성피로를 느끼는 등의 증상이 감소하였다고 보고하였다[ 40]. 역시 음성 사용량이 많은 직업군이라 할 수 있는 영유아 교사들에게 원격으로 4주 동안에 걸쳐 SOVTE를 적용하였을 때, 주관적인 음성 불편감을 반영하는 설문점수가 개선되었다는 연구결과 또한 보고되었다[ 41]. 주로 치경 마찰음 /ㅅ, ㅆ/에서 조음오류를 보이는 말소리장애 아동을 대상으로 비대면 화상 및 자가치료를 적용한 결과 목표 음소의 자음 정확도 개선 및 문장 단위로의 전이를 보고한 연구도 있었다[ 42]. 스마트폰의 모바일 애플리케이션을 이용한 연구도 보고되었다[ 43]. 즉 양성성대질환 환자 25명과 정상대조군 20명이 발성 기능훈련(vocal function exercise), 액센트 기법(accent method), 흡기 발성(inhalation phonation), SOVTE 훈련을 각 10분씩 수행하되, 모바일 기반 음성치료군과 전통적 음성 치료군으로 무선 배정하여 치료활동을 수행하도록 하였다. 이때 모바일 기반 음성치료군은 Voice Analyst, Pro Metronome, VoCo 등의 애플리케이션을 사용한 반면 전통적 음성 치료군은 기존 음성검사실에서 많이 사용하는 Computerized Speech Lab (CSL)의 Real-Time Pitch (Model 5121; Kay-PENTAX, Lincoln Park, NJ, USA) 프로그램을 사용하여 치료활동을 진행하였다. 그 결과 두 집단 모두 CPP, 음향학적 음성 질 지수(Acoustic Voice Quality Index, AVQI), 음향학적 기식성 지수(Acoustic Breathiness Index, ABI), GRBAS 의 Grade 척도, CAPE-V의 overall severity, VHI-10 등 다양한 지표에서 음성 개선을 보이고 각 변수들 간의 유의한 상관관계가 관찰되었다. 국내외에서 PD환자의 과소운동형 마비말장애 치료에 널리 활용되어 오고 있는 L SVT LOUD의 경우 기존에 재택 치료를 위해 환자가 집에서 활용하던 LSVT Companion이라고 하는 프로그램이 이미 2012년에 소개되었다[ 44]. 그리고 나서 팬데믹 시기가 시작된 이후, 이러한 환자용 프로그램과 Zoom 플랫폼, 그리고 화면 공유 기능을 이용하여 서로 연계하는 방법과 상세한 활용절차가 동영상( https://www.youtube.com/watch?v=CqELmKJNbqk
)을 통하여 발빠르게 소개되어 활용도를 제공하고자 노력하기도 하였다.
원격 음성 평가 및 치료를 위한 도구들
다음으로는 문헌에서 소개되었거나 추천할 만한 원격 음성 평가 및 치료를 위해서 사용할 수 있는 도구들을 소개하고자 한다. 상용화되거나 패키지화 된 비대면 검사 및 치료도구가 출시되기 전에는 이러한 도구가 유용할 것으로 생각되기 때문이다. 이러한 도구로는 크게 1) 원격 의사소통을 위한 애플리케이션, 2) 음성 녹음 및 간단한 바이오 피드백, 음성평가를 위한 PC 및 스마트폰 애플리케이션, 3) 지속적인 자가 음성평가를 위한 환자보고 설문 등을 고려해볼 수 있다.
먼저 실시간 원격 의사소통을 위한 애플리케이션으로는 앞서 언급한 Zoom, WebEx, GoToMeeting, Microsoft Teams, FaceTime 등이 있다. 환자와의 의사소통 시 동영상이나 문서 등 실시간이 아닌 연결 수단을 이용할 수도 있지만, 한 선행연구에서는 비대면 언어치료시 실시간 연결을 활용하는 SLP의 비율이 60.5%라고 보고하였고, 그 중 Zoom을 활용하는 비율(37.1%)이 가장 높았다[ 45]. Zoom의 경우 무료 계정과 유료 계정의 회의 가능 시간이 다를 수 있으므로 SLP가 이를 잘 확인하여 준비할 필요가 있으며, 환자의 정면을 컴퓨터에 연결된 웹캠으로 확인하면서 스마트폰 등 타 기기로 측면을 보여주도록 세팅하여 한 회의실에 동시에 접속하고 치료활동을 수행하면, 치료 활동시 환자의 수행력에 대한 정보를 SLP가 좀 더 수월하고 정확하게 얻을 수 있다. 다만 이러한 애플리케이션을 사용하여 의사소통할 때 적절한 카메라와 마이크 위치 및 각도 확보, 마이크 등의 기자재 별도 세팅 여부 확인, 주변 환경 소음 통제, 안정적인 인터넷 연결 확보, 개인정보 제공에 대한 동의, 동의 받지 않은 화면 캡처 등을 통해 일어날 수 있는 개인정보 및 사이버 보안 이슈에 대한 고지 및 동의, 세션의 시작 및 종료, 상담 시간에 대한 확인 등이 선결되어야 한다. 미국의 경우 주마다 법령이 다를 수 있어 현재 거주 위치에 대한 확인도 선행할 것이 권고된다고 한다. 만약 환자가 이러한 애플리케이션을 사용하는 데에 다소 어려움을 겪는다면, Google Chrome 원격 데스크톱( https://remotedesktop.google.com/)의 ‘원격지원’, ‘다른 컴퓨터에 연결’ 기능을 이용하여 환자의 컴퓨터에 SLP가 임시로 원격으로 접속하여 여러 가지 조치를 취함으로써 온라인 음성언어치료를 수월하게 진행할 수 있다. 또한 이러한 원격 접속 프로그램을 사용할 때 SLP가 환자의 컴퓨터 상에서 Praat( https://www.fon.hum.uva.nl/praat/)과 같은 음성 분석 프로그램을 직접 실행하여 음성 샘플을 녹음하고 해당 컴퓨터에서 직접 간단하게 음향학적으로 분석하는 데에 활용해볼 수도 있다. 굳이 스크립트 기능을 활용하지 않더라도, 간단히 모음 /아/ 연장 샘플을 녹음한 후 ‘View & Edit - 드래그하여 구간 설정 - Pulses - Show pulses - Pulses - Voice report’의 간단한 절차로 F 0, J itt, S him, NHR 등의 변수를 측정할 수 있다. Praat의 더욱 상세한 활용방법은 임상적 활용방법에 대한 최근의 가이드를 참고할 만하다[ 46]. 음성평가 결과를 직관적인 그래픽의 형태로 나타내고 싶거나, AVQI, ABI 등 Praat 기반 중증도 추정치를 얻고자 함에도 스크립트 활용이 어렵게 느껴진다면, Praat 6.0.48 기반의 무료 소프트웨어인 VOXplot 프로그램( https://voxplot.lingphon.com/en/)을 이용해볼 수 있다. 특히 ‘분석 언어(analysis language)’를 한국어로 설정할 경우 한국어 문장(‘넓게 펼쳐져 있는 바다를 바라보면 내 마음 역시 넓어지는 것 같다’)을 이용한 선행연구[ 47]를 토대로 AVQI (version 3.01)와 ABI를 자동으로 계산해주어 유용하다. 뿐만 아니라, 임상에서 널리 활용되는 CSL의 다차원 음성 프로그램(Multi-Dimensional Voice Program)과 같이 12개 음향학적 측정치들의 프로필을 직관적인 그래픽으로 보여준다( Fig. 2). 다만 원격접속으로 환자의 컴퓨터에서 직접 분석하지 않고 Zoom과 같은 실시간 연결 플랫폼을 이용하여 음성을 전달하여 SLP의 컴퓨터 상에서 음향 분석을 시행할 경우 CPP나 진전(tremor) 관련 측정치가 영향을 받을 수 있으므로 주의해야 한다[ 48]. 음성 녹음 및 바이오 피드백을 위한 스마트폰 애플리케이션은 환자가 매일 소지하고 다니는 스마트폰에 설치될 수 있다는 점에서 활용도가 비교적 높다. 특히 환자의 매일매일의 음성 상태를 간단히 녹음하여 SLP에게 메일로 송부하거나, SLP와의 세션이 약속되지 않은 날 자가 훈련을 시행할 때 이에 대한 피드백이 제공될 수 있다는 점에서 유용하다. 스마트폰에서 녹음한 음성샘플을 CSL과 같은 전문 기기로 분석하였을 때 그 측정치는 달라질 수 있으나, 임상적인 유용성에 있어서는 유의한 차이가 없다는 점이 이미 선행연구를 통해 보고되었다[ 49]. 다만 스마트폰의 자체 빌트인 마이크는 지향성이 없어 주변 환경 소음의 영향을 더 크게 받을 수 있으므로, 이에 대하여 환자에게 주지시키고 주변 환경 소음을 통제하는 일이 필요하다. 만약 여건상 조용한 상태에서의 샘플 취득이 어렵다면 이로 인해 대상자의 음성상태가 다소 실제보다 더 안 좋게 평가될 수 있음을 인지하고, 필요한 경우 Praat을 이용하여 저주파 통과 필터(low-pass filtering)와 같은 과정을 거쳐 음성의 질과 관련이 적은 음향 정보를 배제함으로써 신뢰성 있는 평가를 시도할 필요가 있다.
바이오 피드백, 특히 시각적 피드백을 줄 수 있는 여러 애플리케이션들은 그 시각적 피드백이 의미하는 바를 사전에 환자에게 정확하게 전달해야 한다. 예컨대 음성의 스펙트럼을 실시간으로 보여주는 앱을 활용한다면, 배음(harmonics)의 구조가 정상적으로 형성될 때와 무너질 때의 시각적 차이를 확실히 인식시키고, 환자가 인위적으로 발성 방법을 달리해 봄으로써 그 차이를 체득할 수 있는 사전 훈련을 시행해야 한다. 그 외 음도와 강도, 배음 구조 등에 대한 피드백을 제공할 수 있는 앱과 시행의 예시는 Fig. 3에 제시되어 있다. 환자 보고 설문은 대면 음성언어치료에 비해 환자에 대한 여러 가지 정보를 취득하는 데 대해 느낄 수 있는 제한점을 보완해주고 치료 성과의 척도로 기능할 수 있는 중요한 수단이다[ 25]. 한 연구에서는 정상 음성을 가진 사람에서 음성 설문지인 VHI와 VFI에 대하여 종이 설문지를 이용한 경우와 앱을 이용한 경우 차이가 없는 것으로 보고되기도 하였다[ 50]. 따라서 한국어로 번안되어 소개되어 있는 다양한 음성 설문지 중에서 범용성있게 사용되는 VHI 설문지와 더불어 환자에게 적합한 설문지를 추가로 시행해 봄직하다. 예컨대 직업적 음성사용 차원에서 불편함을 호소하는 환자에게는 직업 영역의 활동 제한(activity limitation)과 참여 제약(participation restriction)을 별도로 면밀히 평가하는 음성 활동 및 참여 프로파일(voice activity and participation profile, VAPP)을[ 51], 가창을 직업 또는 취미로 하는 환자에게는 그에 맞는 가창 음성장애지수(Singing Voice Handicap Index)를[ 52], 아동의 경우 보호자가 대신 작성하는 소아 음성장애 지수(pediatric Voice Handicap Index, pVHI)를[ 53], 음성 문제로 인한 심리적인 문제 혹은 음성에 대한 조절 능력을 더욱 상세히 살펴보고자 한다면 음성 파국화 지수(Voice Catastrophization Index, VCI) 혹은 목소리 자기조절 척도(Voice Perceived Present Control Scale, VPPC) 등을 사용해 볼 수 있다[ 54]. 현재 한국어로 번안되어 가용한 다양한 설문지가 Table 1에 제시되어 있다. 이러한 도구들 중 특히 발성의 음향학적, 공기역학적 측면에 대한 평가도구들을 비대면으로 사용하는 것이 아직은 도전에 가까운 일이라 할 수 있다. 그러나 선행 연구들에서 적어도 F0는 비대면 플랫폼에 따른 측정치 차이가 없었고, 청지각 평가 또한 직접 대면시의 평가와 대등한 유용성을 보고하여 왔음을 참고할 필요가 있다[ 15, 55].
그 밖의 고려사항들
비대면 음성언어치료에 있어서 적절한 기기를 갖추고 정확하게 사용하는 것은 매우 중요하다. 신뢰성 있는 음성의 분석을 통한 치료 성과의 점검과 치료 활동시 대상자의 음성 상태에 대한 정확한 모니터링이 음성언어치료에서 매우 중요한 비중을 차지함에도, 비대면 상황에서 이러한 작업의 신뢰성을 보장하기가 쉽지 않기 때문이다. 따라서 가급적이면 마이크 등의 기자재에 대하여 각 클리닉마다 일정한 기종을 정해두고 환자들에게 동일하게 제공 또는 대여하는 일이 권고된다. 스마트폰 또는 노트북 컴퓨터의 자체 마이크가 무지향성이라는 점이 염려된다면, 비교적 저렴하고 3.5 mm 4극 혹은 USB-C 연결이 가능한 단일지향성 컨덴서 핀마이크가 소음을 배제하기 위한 하나의 대안이 될 수 있다.
SLP 또한 발성 요구량(vocal demand)이 많은 직군으로서 자신의 음성에 대한 관리가 필요하며, 실시간 비대면 음성언어치료 서비스를 제공하는 경우 이러한 필요성이 더욱 크다는 점이 지적되어 왔다[ 56]. 환자는 비대면 서비스를 집에서 제공받지만, 음성언어치료 서비스 제공자인 SLP는 병원의 클리닉에서 온라인 치료활동을 수행할 때 마스크를 착용한 상태에서 시행할 가능성이 크므로, 마스크 또한 하나의 변인이 될 수 있다. 한 연구에 따르면 마스크를 착용했을 때 음성 증상 및 불편감에 대한 스스로의 인식이 증가하며, 특히 직업적인 활동을 위해 마스크를 착용할 경우 이러한 경향이 더욱 커진다고 보고되었다[ 57]. 따라서 온라인 음성언어치료를 수행하면서 SLP는 음성 위생 준수는 물론이고 환경 및 장비 관리를 통하여 효율적인 음성 전달이 이루어지도록 하며, 마치 은행에서 한정된 예금을 인출하는 것처럼 음성을 제한된 자원으로 보고, 음성 사용의 속도 조절(pacing)을 할 필요가 있다고 할 수 있다[ 58]. 만약 환자가 불가피하게 마스크를 착용한 상태에서 비대면으로 원격 음성평가가 이루어져야 하는 상황일 경우, 마스크를 착용한 경우와 그렇지 않은 성문 폐쇄 부전 환자에서 주요 음향 변수인 CPP의 측정치와 진단능에 있어 차이가 없었다는 최근의 연구를 참고할 만하다[ 59]. 또한 비대면 음성언어치료의 경우 대면 치료에 비해서 동기부여가 상대적으로 어려울 것이 예상되므로 이에 대한 대비도 필요한데, 사회적 거리두기를 하는 성인환자들이 동기부여를 유지하도록 제시된 방법들 또한 참조할 만하다[ 60]. 이러한 방법으로는 규칙적인 스케줄 만들기, 창의성 발휘하기, 현실적인 목표 설정하기, 환자에게 치료에 대한 근거 제공하기, 환자 스스로의 책임성 형성하기, 진전사항 측정하기, 새롭게 형성해야 하는 좋은 습관을 나쁜 습관과 연결하여 생각하기, 최적의 작업 환경을 확인하기, 적절한 보상 제공하기, 숙제를 다양하게 수정하기, 소셜 네트워크를 활용하기 등이 있다.
앞으로의 전망
비대면 음성언어치료는 현재 이러한 다양한 활용 가능성에도 불구하고 실제 임상에서 활발하게 활용되기보다는 연구 차원에서의 활용에 그치는 경우가 아직은 더 많다고 할 수 있다. 그러나 당면한 여러 가지 한계점들이 보완된다면, COVID-19 종식 이후에도 그 활용 가능성을 찾을 수 있다고 본다. 예컨대 대면 음성언어치료 서비스에 대한 접근성이 떨어지는 환자에서 적용할 수 있을 것이며[ 19], 특히 아동 음성장애 환자가 이러한 접근성에 따라 치료를 받을 확률이 크게 달라졌다는 선행연구를 참고할 만하다[ 61]. 심지어 환자들이 전통적인 대면 음성치료에 비해 비대면 음성치료를 더욱 선호했다는 연구도 있다[ 62]. 특히 직장생활로 인해 주중에 클리닉에 내원하기 어려운 직장인, 주중에 학교에 가야하는 학생이나 보호자가 함께 내원해야 하는 어린이, 거동이 불편한 노인이나 장애인 등의 경우 유용할 것으로 보인다. 아울러 대면 음성치료에 대한 순응도(adherence)가 떨어져 중도에 중단하는 환자의 비율이 국내외 연구에서 65%-72%로 높게 보고되는 점을 고려할 때[ 63, 64], 정규적인 내원을 통한 치료 사이에 비대면 음성언어치료를 일부 포함시킴으로써 심리적 장벽을 낮추고 순응도를 높게 유지하는 데 일조할 수 있을 것으로 본다. 다만 비대면 플랫폼을 통해 이루어지는 경우 치료 프로그램에 대한 구체적인 부분들에 대해서는 추가적인 연구와 전문가 그룹의 논의가 필요하다고 여겨진다. 예컨대 사전 교육 내용 및 세션 구성, 수가 책정, 갑작스러운 음성 문제 심화와 같은 돌발상황에 대한 대처, 사후관리 등에 대한 추가 논의와 환자의 직업, 연령대 등의 개인적인 요소를 세심하게 고려한 다양한 프로그램 개발을 통하여 임상적 유용성을 더욱 높일 수 있을 것으로 생각된다. 지속적으로 업데이트되는 비대면 음성언어치료의 근거 또한 확인할 필요가 있으며, 이를 위해 ASHA에서 제공하는 Evidence Maps ( https://apps.asha.org/EvidenceMaps/Maps/LandingPage/f8eee3d9-4739-4ba6-b925-5d2f3ad809b6)를 참고할 수 있을 것으로 보인다. 또한 아동 및 청소년에서 일부 의사소통장애의 경우(예: 말소리장애) 대면 치료의 효과가 비대면 치료에 비해 유의하게 크다고 보고한 메타분석 연구 결과도 있으므로, 각 장애군과 연령대, 기타 여러 가지 여건 및 선행연구 결과 등을 종합적으로 고려할 필요가 있다[ 65]. 그리고 온라인으로 평가 및 치료 서비스가 제공되는 만큼 음성장애 분야의 SLP의 입장에서는 평가나 치료 전 환자가 대면 초진을 받지 않는 한 후두에 대한 직접적인 육안검사가 이루어지지 않은 한계가 있다는 점을 늘 염두에 두어야 한다[ 15]. 또한 서비스 이용자와 제공자의 보안 의식에 대한 고취와 사생활 및 개인정보 보호 이슈에 대한 관리와 점검도 지속적으로 필요하다. 궁극적으로는 팬데믹 시기가 지난다고 가정한다면, 대면 음성언어치료에 대한 대체제로서의 역할보다는 비대면 음성언어치료 자체로서 가지는 고유의 기능과 장점을 더욱 키워 나가야만 실제 활용도가 제고될 수 있을 것으로 여겨진다. 또한 비대면 음성언어치료의 활발한 활용을 위해서는 음성 치료를 담당하는 SLP와 의료진 간 원활한 의사소통 및 협업이 이루어져야 한다. 무엇보다도 팬데믹이 시작되고 난 직후 시점의 비대면 음성언어치료에 대한 국내 인식 조사 연구에서 서비스 경험이 5.9%에 불과하였고, 지역적으로 수도권에 편중되었으며, 비대면 치료의 비열등성에 대한 인식이 비교적 낮았던 점을 고려한다면[ 66], 각 임상 현장의 SLP들이 새로운 방법을 실제 음성언어치료에 적용하고자 하는 의지가 무엇보다도 중요할 것으로 보인다[ 15].
결 론
요약하자면 비대면 음성언어치료는 팬데믹 시기 이전부터 대면 음성언어치료 못지 않은 효과성이 입증되어 왔으며, 현재 우리나라의 네트워크 인프라 수준을 고려하면 그 활용도가 뛰어난 것으로 판단된다. 팬데믹 이후에도 역시 환자와 임상가의 다양한 여건에 맞게 조정되어 활용될 수 있는 여지가 충분하다고 할 수 있다. 추후 다양한 애플리케이션, 치료프로그램 및 기기 개발, 음성질환군에 대한 임상 적용 연구, 치료의 구체적인 사항들에 대한 미세 조정의 효과에 대한 검증, 대면 음성언어치료 대비 부족한 점에 대한 보완 등을 통하여 그 임상적 유용성이 제고될 수 있으리라고 여겨진다.
ACKNOWLEDGEMENTS
This work was supported by the Ministry of Education of the Republic of Korea and the National Research Foundation of Korea (NRF-2018S1A5A2A03032902).
Fig. 1.
Google trends interest graph on telepractice for past five years. It can be seen that the period of explosive increase in interest is the end of March 2020, which coincides with the period when COVID-19 spread to all countries around the world. 
Fig. 2.
An example of results from acoustic analysis of vowel and sentence production samples using the VOXplot program. The results include both numerical values and a radar chart of acoustic parameters which reflect the perceived hoarseness and breathiness. 
Fig. 3.
Examples of Android applications for voice assessment and therapy. A: Smart recorder provides recording options including various sampling rate and auto gain control for noisy environment. B: Vocal pitch monitor visualizes the pitch contour and shows if the speaker is possibly male or female based on the pitch range. C: FFT Spectrum Analyzer visualize the real-time spectrum of a voice input showing the harmonic structures and formant frequencies. The spectrum above shows intact harmonic structure, while the spectrum below shows that the energy of the harmonic frequencies is collapsed with breathy vocal quality. D: Voice Analyst visualizes the pitch and intensity contour simultaneously. E: SpectralView Analyzer shows real-time colorful spectrogram and harmonic patterns (Lt. normal voice, Rt. breathy voice). F: Voice tools enables users to customize reading materials and includes pitch and volume analysis, tone generator, spectrogram with F0 contour, and several customizing options. 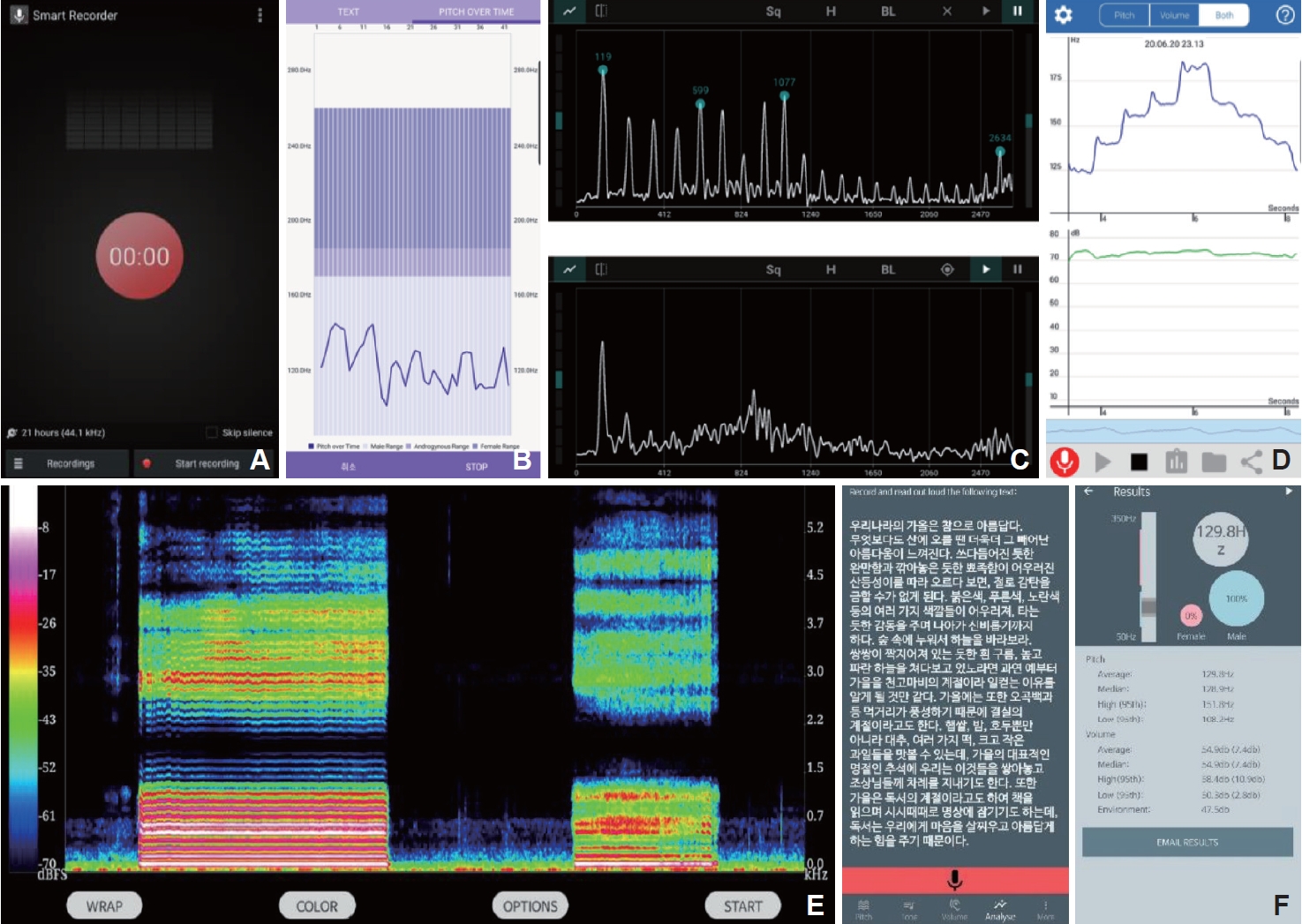
Table 1.
Examples of psychoemtric tools available in Korean
|
Instrument name & Acronym |
Original version |
Korean version |
|
Voice Handicap Index (VHI) |
Jacobson et al. (1997) [67] |
Kim et al. (2007) [68] |
|
Yun et al. (2008) [69] |
|
Voice Handicap Index-10 (VHI-10) |
Rosen et al. (2004) [70] |
Yun et al. (2008) [69] |
|
Voice-Related Quality of Life (V-RQOL) |
Hogikyan and Sethuraman (1999) [71] |
Kim et al. (2007) [68] |
|
Pediatric Voice Handicap Index (pVHI) |
Zur et al. (2007) [72] |
Park et al. (2013) [53] |
|
Children’s Voice Handicap Index-10 (CVHI-10) |
Ricci-Maccarini et al. (2013) [73] |
Ra et al. (2022) [74] |
|
Singing Voice Handicap Index (SVHI) |
Cohen et al. (2007) [75] |
Lee et al. (2013) [52] |
|
Voice Activity & Participation Profile (VAPP) |
Ma and Yiu (2001) [76] |
Lee et al. (2016) [51] |
|
Vocal Fatigue Index (VFI) |
Nanjundeswaran et al. (2015) [77] |
Kang et al. (2017) [78] |
|
Kim (2017) [79] |
|
Voice Symptom Scale (VoiSS) |
Deary et al. (2003) [80] |
Son et al. (2018) [81] |
|
Aging Voice Index (AVI) |
Etter et al. (2019) [82] |
Bae et al. (2019) [83] |
|
Pyo et al. (2021) [84] |
|
Voice Catastrophization Index (VCI) |
Shoffel-Havakuk et al. (2019) [85] |
Lee et al. (2021) [86] |
|
Vocal Tract Discomfort Scale (VTDS) |
Lopes et al. (2019) [87] |
Lee et al. (2022) [88] |
|
Voice Perceived Present Control Scale (VPPC) |
Misono et al. (2016) [89] |
Lee et al. (2022) [54] |
|
Voice Disability Coping Questionnaire (VDCQ) |
Epstein et al. (2009) [90] |
Jang and Kim (2022) [91] |
REFERENCES
1. Grillo EU. Building a successful voice telepractice program. Perspect ASHA Spec Interest Groups 2019; 4( 1): 100- 10.    2. Cason J, Cohn ER. Telepractice: An overview and best practices. Perspect Augment Altern Commun 2014; 23( 1): 4- 17.  3. Desai AN, Mehrotra P. Medical masks. JAMA 2020; 323( 15): 1517- 8.   4. Benito DA, Pasick LJ, Mulcahy CF, Rajasekaran K, Todd-Hesham H, Joshi AS, et al. Local spikes in COVID-19 cases: Recommendations for maintaining otolaryngology clinic operations. Am J Otolaryngol 2020; 41( 6): 102688.    5. Vaughn GR. Tel-communicology: Health-care delivery system for persons with communicative disorders. ASHA 1976; 18( 1): 13- 7.  6. Duffy JR, Werven GW, Aronson AE. Telemedicine and the diagnosis of speech and language disorders. Mayo Clin Proc 1997; 72( 12): 1116- 22.   7. Constantinescu G, Theodoros D, Russell T, Ward E, Wilson S, Wootton R. Treating disordered speech and voice in Parkinson’s disease online: A randomized controlled non-inferiority trial. Int J Lang Commun Disord 2011; 46( 1): 1- 16.    8. Grillo EU. An online telepractice model for the prevention of voice disorders in vocally healthy student teachers evaluated by a smartphone application. Perspect ASHA Spec Interest Groups 2017; 2( 3): 63- 78.    9. Lowe R, O’Brian S, Onslow M. Review of telehealth stuttering management. Folia Phoniatr Logop 2013; 65( 5): 223- 38.    10. McGill M, Noureal N, Siegel J. Telepractice treatment of stuttering: A systematic review. Telemed J E Health 2019; 25( 5): 359- 68.   11. Mashima PA, Brown JE. Remote management of voice and swallowing disorders. Otolaryngol Clin North Am 2011; 44( 6): 1305- 16 , viii.   12. Pullins V, Grogan-Johnson S. A clinical decision making example: Implementing intensive speech sound intervention for school-age students through telepractice. Perspect ASHA Special Interest Groups 2017; 2( 18): 15- 26.  13. Kim JY. A literature review of telepractice for children with speech disorders. J Speech Lang Hear Disord 2020; 29( 4): 71- 8.  14. Chan MY, Chu SY, Ahmad K, Ibrahim NM. Voice therapy for Parkinson’s disease via smartphone videoconference in Malaysia: A preliminary study. J Telemed Telecare 2021; 27( 3): 174- 82.    15. Becker DR, Gillespie AI. In the zoom where it happened: Telepractice and the voice clinic in 2020. Semin Speech Lang 2021; 42( 1): 64- 72.   16. Fong R, Tsai CF, Yiu OY. The implementation of telepractice in speech language pathology in Hong Kong during the COVID-19 pandemic. Telemed J E Health 2021; 27( 1): 30- 8.   17. Singh SJ, Kamarudin K, Sharma S. The implementation of telepractice by Malaysian speech-language pathologists during the COVID-19 pandemic. Commun Sci Disord 2022; 27( 1): 239- 50.   18. Aggarwal K, Patel R, Ravi R. Uptake of telepractice among speechlanguage therapists following COVID-19 pandemic in India. Speech Lang Hear 2020; 24( 4): 228- 34.  19. Cantarella G, Barillari MR, Lechien JR, Pignataro L. The challenge of virtual voice therapy during the COVID-19 pandemic. J Voice 2021; 35( 3): 336- 7.   20. Mattei A, Amy de la Bretèque B, Crestani S, Crevier-Buchman L, Galant C, Hans S, et al. Guidelines of clinical practice for the management of swallowing disorders and recent dysphonia in the context of the COVID-19 pandemic. Eur Ann Otorhinolaryngol Head Neck Dis 2020; 137( 3): 173- 5.    21. Castillo-Allendes A, Contreras-Ruston F, Cantor-Cutiva LC, Codino J, Guzman M, Malebran C, et al. Voice therapy in the context of the COVID-19 pandemic: Guidelines for clinical practice. J Voice 2021; 35( 5): 717- 27.   22. Pearlman AN, Tabaee A, Sclafani AP, Sulica L, Selesnick SH, Kutler DI, et al. Establishing an office-based framework for resuming otolaryngology care in academic practice during the COVID-19 pandemic. Otolaryngol Head Neck Surg 2021; 164( 3): 528- 41.    23. Gray R, Michael D, Hoffmeister J, Lunos S, Zach S, Butcher L, et al. Patient satisfaction with virtual vs in-person voice therapy. J Voice In press 2022.  24. Little CC, Russell S, Hwang C, Goldberg L, Brown S, Kirke D, et al. Applications of telemedicine in speech-language pathology: Evaluation of patient satisfaction. Laryngoscope In press 2022.
25. Zughni LA, Gillespie AI, Hatcher JL, Rubin AD, Giliberto JP. Telemedicine and the interdisciplinary clinic model: During the COVID-19 pandemic and beyond. Otolaryngol Head Neck Surg 2020; 163( 4): 673- 5.    26. Guzman M, Ortega A, Rocha C, Salgado L, Quezada C. Efficacy of voice therapy with acapella choice® device in subjects with vocal fatigue delivered via telepractice. J Voice In press 2022.  27. Fu S, Theodoros DG, Ward EC. Delivery of intensive voice therapy for vocal fold nodules via telepractice: A pilot feasibility and efficacy study. J Voice 2015; 29( 6): 696- 706.   28. Grillo EU. A nonrandomized trial for student teachers of an in-person and telepractice global voice prevention and therapy model with estill voice training assessed by the VoiceEvalU8 app. Am J Speech Lang Pathol 2021; 30( 2): 566- 83.    29. Liu H, Hao G, Chen S, Ouyoung L, Liu Y, Li J, et al. Effectiveness and feasibility of telepractice on voice therapy for female teachers in elementary schools with self-reported voice disorders. J Voice In press 2021.  30. Hseu AF, Spencer G, Jo S, Kagan S, Thompson K, Woodnorth G, et al. Telehealth for treatment of pediatric dysphonia. J Voice In press 2021.  31. Myers B, Hary E, Ellerston J, Barkmeier-Kraemer JM. Telepractice considerations for evaluation and treatment of voice disorders: Tailoring to specific populations. Am J Speech Lang Pathol 2022; 31( 2): 678- 88.   32. Mari G, Marchese MR, Longobardi Y, Proietti I, Marenda ME, Di Cesare T, et al. Voice telerehabilitation in iatrogenic unilateral vocal fold paralysis: From necessity to opportunity in the COVID-19 time. J Voice In press 2022.  33. Lin FC, Chien HY, Chen SH, Kao YC, Cheng PW, Wang CT. Voice therapy for benign voice disorders in the elderly: A randomized controlled trial comparing telepractice and conventional face-to-face therapy. J Speech Lang Hear Res 2020; 63( 7): 2132- 40.   34. Schneider SL, Habich L, Weston ZM, Rosen CA. Observations and considerations for implementing remote acoustic voice recording and analysis in clinical practice. J Voice In press 2021.  35. Payten CL, Nguyen DD, Novakovic D, O’Neill J, Chacon AM, Weir KA, et al. Telehealth voice assessment by speech language pathologists during a global pandemic using principles of a primary contact model: An observational cohort study protocol. BMJ Open 2022; 12( 1): e052518.   36. Lee E, Choi SY, Hwang M. A review of the use of telepractice in speech language pathology. Cult Converg 2021; 43( 1): 785- 807.  37. Lee HN, Yoo JY, Park JH. Effect of online and offline voice therapy programs in patients with hyperfunctional voice disorder: A case study. Commun Sci Disord 2019; 24( 3): 814- 26.   38. Lee G, Park SN. A case of voice therapy for patient who voice changed after total thyroidectomy using contactless voice and speech therapy service platform. J Korean Soc Laryngol Phoniatr Logop 2021; 32( 1): 43- 7.   39. Cho NB, Cho SR, Choi SH, You H, Nam SI, Kim H. Short-term and Long-term efficacy of oropharyngolaryngeal strengthening training on voice using a mobile healthcare application in elderly women. Commun Sci Disord 2021; 26( 1): 219- 30.   40. Kim JS, Choi SH. Effect of non-face-to-face voice therapy using the self-voice health care program for vocal fatigue. Commun Sci Disord 2021; 26( 2): 501- 9.   41. Ryu HS, Kim J. Effect of semi-occluded vocal tract exercise via telepractice on subjective voice evaluation of early childhood teachers. Phonetics Speech Sci 2021; 13( 4): 67- 74.   42. Park SN, Ha JW, Bae YS, Park KS, Lee G. The effect of articulation intervention using telepractice on the production of/ㅅ/in children with speech sound disorder. J Speech Lang Hear Disord 2021; 30( 1): 1- 12.  43. Kim GH, Lee YW, Bae IH, Park HJ, Kwon SB. Effect of mobile-based voice therapy on the voice quality of patients with dysphonia. Clin Arch Commun Disord 2021; 6( 1): 48- 54.   44. Halpern AE, Ramig LO, Matos CE, Petska-Cable JA, Spielman JL, Pogoda JM, et al. Innovative technology for the assisted delivery of intensive voice treatment (LSVT®LOUD) for Parkinson disease. Am J Speech Lang Pathol 2012; 21( 4): 354- 67.   45. Van Eerdenbrugh S, Schraeyen K, Leysen H, Mostaert C, D’haenens W, Vandenborre D. Delivery of speech-language therapy and audiology services across the world at the start of the COVID-19 pandemic: A survey. Perspect ASHA Special Interest Groups 2022; 7( 2): 635- 46.  46. Seong CJ. Guidance to the Praat, a software for speech and acoustic analysis. J Korean Soc Laryngol Phoniatr Logop 2022; 33( 2): 64- 76.   47. Kim GH, Lee YW, Bae IH, Park HJ, Wang SG, Kwon SB. Validation of the acoustic voice quality index in the Korean language. J Voice 2019; 33: 948.e1- 948.e9.   48. Lester-Smith RA, Jebaily CG, Story BH. The effects of remote signal transmission and recording on acoustical measures of simulated essential vocal tremor: Considerations for remote treatment research and telepractice. J Voice In press 2021.  49. Lee SJ, Lee KY, Choi HS. Clinical usefulness of voice recordings using a smartphone as a screening tool for voice disorders. Commun Sci Disord 2018; 23( 4): 1065- 77.   50. Grillo EU, Corej B, Wolfberg J. Normative values of client-reported outcome measures and self-ratings of six voice parameters via the VoiceEvalU8 app. J Voice In press 2021.  51. Lee SJ, Choi HS, Kim H, Byeon HK, Lim SE, Yang MK. Korean version of the voice activity and participation profile (K-VAPP): A validation study. Commun Sci Disord 2016; 21( 4): 695- 708.  52. Lee AR, Sim HS. The Korean version of the singing voice handicap index. Commun Sci Disord 2013; 18( 2): 194- 202.  53. Park SS, Kwon TK, Choi SH, Lee WY, Hong YH, Jeong NG, et al. Reliability and validity of the Korean version of pediatric voice handicap index: In school age children. Int J Pediatr Otorhinolaryngol 2013; 77( 1): 107- 12.   54. Lee JM, Jung SY, Kim BN, Kim HS. Validation of the Korean voice perceived present control scale: A pilot study. J Korean Soc Laryngol Phoniatr Logop 2022; 33( 2): 103- 9.   55. Weerathunge HR, Segina RK, Tracy L, Stepp CE. Accuracy of acoustic measures of voice via telepractice videoconferencing platforms. J Speech Lang Hear Res 2021; 64( 7): 2586- 99.    56. Knickerbocker K, Bryan C, Ziegler A. Phonogenic voice problems among speech-language pathologists in synchronous telepractice: An overview and recommendations. Semin Speech Lang 2021; 42( 1): 73- 84.   57. Ribeiro VV, Dassie-Leite AP, Pereira EC, Santos ADN, Martins P, Irineu RA. Effect of wearing a face mask on vocal self-perception during a pandemic. J Voice 2022; 36( 6): 878.e1- 7.   59. Lee SJ, Kang MS, Park YM, Lim JY. Reliability of acoustic measures in dysphonic patients with glottic insufficiency and healthy population: A COVID-19 perspective. J Voice In press 2022.  61. Hseu AF, Spencer G, Woodnorth G, Kagan S, Kawai K, Nuss RC. Barriers to voice therapy in dysphonic children. J Voice In press 2021.  62. Kim ME, Sund LT, Morton M, Kim J, Choi JS, Castro ME. Provider and patient satisfaction with telemedicine voice therapy during the COVID-19 pandemic. J Voice In press 2022.  63. Choi SH. Speech-language pathologists’ voice assessment and voice therapy practices: A survey for standard clinical guideline and evidence-based practice. Commun Sci Disord 2013; 18( 4): 473- 85.  64. Hapner E, Portone-Maira C, Johns MM 3rd. A study of voice therapy dropout. J Voice 2009; 23( 3): 337- 40.   65. Jung SI, Lim S, Jo E, Sim HS, Sung JE, Kim YT. The efficacy of telepractice intervention for children & adolescents with speech, language & hearing impairments: A meta-analysis. Commun Sci Disord 2020; 25( 4): 976- 86.   66. Kim NY, Ha JW, Park KS, Lee G, Park SN, Bae YS. Perception of Korean speech-language pathologists on telepractice service. Commun Sci Disord 2020; 25( 4): 987- 97.   67. Jacobson BH, Johnson A, Grywalski C, Silbergleit A, Jacobson G, Benninger MS, et al. The voice handicap index (VHI) development and validation. Am J Speech Lang Pathol 1997; 6( 3): 66- 70.  68. Kim JO, Lim SE, Park SY, Choi SH, Choi JN, Choi HS. Validity and reliability of Korean-version of voice handicap index and voice-related quality of life. Speech Sciences 2007;14(3):111-25.
69. Yun YS, Kim H, Son YI, Choi HS. Validation of the Korean voice handicap index (K-VHI) and the clinical usefulness of Korean VHI-10. Commun Sci Disord 2008;13(2):216-41.
70. Rosen CA, Lee AS, Osborne J, Zullo T, Murry T. Development and validation of the voice handicap index-10. Laryngoscope 2004; 114( 9): 1549- 56.   71. Hogikyan ND, Sethuraman G. Validation of an instrument to measure voice-related quality of life (V-RQOL). J Voice 1999; 13( 4): 557- 69.   72. Zur KB, Cotton S, Kelchner L, Baker S, Weinrich B, Lee L. Pediatric voice handicap index (pVHI): A new tool for evaluating pediatric dysphonia. Int J Pediatr Otorhinolaryngol 2007; 71( 1): 77- 82.   73. Ricci-Maccarini A, De Maio V, Murry T, Schindler A. Development and validation of the children’s voice handicap index-10 (CVHI-10). J Voice 2013; 27( 2): 258.e23- 8.   74. Ra SH, Choi SH, Lee K, Choi CH. Validity and reliability of the Korean version of the children’s voice handicap index-10 (CVHI-10) in school age children: ROC curve and cutoff analysis for diagnostic test. Commun Sci Disord 2022; 27( 1): 202- 11.   75. Cohen SM, Jacobson BH, Garrett CG, Noordzij JP, Stewart MG, Attia A, et al. Creation and validation of the singing voice handicap index. Ann Otol Rhinol Laryngol 2007; 116( 6): 402- 6.    76. Ma EP, Yiu EM. Voice activity and participation profile: Assessing the impact of voice disorders on daily activities. J Speech Lang Hear Res 2001; 44( 3): 511- 24.   77. Nanjundeswaran C, Jacobson BH, Gartner-Schmidt J, Verdolini Abbott K. Vocal fatigue index (VFI): Development and validation. J Voice 2015; 29( 4): 433- 40.   78. Kang YA, Chang JW, Koo BS. Relationship between voice fatigue and voice assessment in patients with voice disorders and applicability of voice fatigue index in Korean version. Korean J Otorhinolaryngol-Head Neck Surg 2017; 60( 5): 232- 42.   79. Kim M. Relationship between vocal fatigue index and voice handicap index for professional voice users [dissertation]. Seoul, Ewha Womans Univ.;2017.
80. Deary IJ, Wilson JA, Carding PN, MacKenzie K. VoiSS: A patient-derived voice symptom scale. J Psychosom Res 2003; 54( 5): 483- 9.  81. Son HY, Lee CY, Kim KA, Kim S, Jeong HS, Kim JP. The Korean version of the voice symptom scale for patients with thyroid operation, and its use in a validation and reliability study. J Voice 2018; 32( 3): 367- 73.   82. Etter NM, Hapner ER, Barkmeier-Kraemer JM, Gartner-Schmidt JL, Dressler EV, Stemple JC. Aging voice index (AVI): Reliability and validity of a voice quality of life scale for older adults. J Voice 2019; 33( 5): 807.e7- 12.   83. Bae IH, Sung ES, Lee JC. Validity and reliability of Korean version of the aging voice index (KAVI). J Korean Soc Laryngol Phoniatr Logop 2019; 30( 1): 21- 7.   84. Pyo HY, Lim JY, Lim SE, Lee SJ. Comparison of voice-related quality of life for the elderly with and without voice disorders according to genders by aging voice index-Korean version. Commun Sci Disord 2021; 26( 4): 933- 43.   85. Shoffel-Havakuk H, Chau S, Hapner ER, Pethan M, Johns MM 3rd. Development and validation of the voice catastrophization index. J Voice 2019; 33( 2): 232- 8.   86. Lee YW, Kim GH, Bae IH, Park HJ, Kwon SB. Korean voice catastrophization index (K-VCI): Validation of the voice catastrophization index for Koreans. J Voice 2021; 35( 1): 160.e7- 13.   87. Lopes LW, de Oliveira Florencio V, Silva POC, da Nóbrega E Ugulino AC, Almeida AA. Vocal tract discomfort scale (VTDS) and voice symptom scale (VoiSS) in the evaluation of patients with voice disorders. J Voice 2019; 33( 3): 381.e23- 32.   88. Lee HN, Yoo JY, Han JH, Park YS, Jung DY, Park JH. Transcultural adaptation and validation of the Korean version of the vocal tract discomfort scale. J Voice 2022; 36( 1): 143.e15- 23.   89. Misono S, Meredith L, Peterson CB, Frazier PA. New perspective on psychosocial distress in patients with dysphonia: The moderating role of perceived control. J Voice 2016; 30( 2): 172- 6.   90. Epstein R, Hirani SP, Stygall J, Newman SP. How do individuals cope with voice disorders? Introducing the voice disability coping questionnaire. J Voice 2009; 23( 2): 209- 17.   91. Jang MH, Kim HJ. Validation and clinical usefulness of voice disability coping questionnaire (VDCQ) for Korean. J Speech Lang Hear Disord 2022; 31( 2): 1- 9. 
|
|














